لوپوس آریتماتوز سیستمیک که به آن SLE یا لوپوس نیز گفته میشود، نوعی بیماری که باعث میشود سیستم ایمنی به بخشهای مختلف بدن حمله کند. این فعالیت غیر طبیعی سیستم ایمنی بدن، منجر به آسیب بافت و التهاب میشود. بیماری خود ایمنی وضعیتی است که سیستم ایمنی بدن، مسئول التهاب و تجزیه سلولهای خود است.
بسیاری از افراد مبتلا به لوپوس نسخه خفیف آن را تجربه میکنند، اما بدون درمان مناسب، بیماری میتواند شدت یابد. در حال حاضر، هیچ درمانی شناخته شده برای لوپوس وجود ندارد، بنابراین موارد درمانی تنها برای کاهش علائم و کاهش التهاب استفاده میشوند. با این حال، برای شناخت بیشتر این عارضه با رسا همراه باشید.
فهرست مطالب
لوپوس چیست؟
لوپوس اریتماتوز سیستمیک (SLE) یک بیماری مزمن خود ایمنی است که با تولید آنتی بادیهای غیر معمول در خون ایجاد میشود. علل این بیماری ناشناخته است. با این حال، وراثت، ویروسها، نور ماوراء بنفش و داروها همه ممکن است نقشی اساسی در ایجاد آن داشته باشند.
برخی علائم لوپوس عبارتند از:
- بثورات پروانه ای شکل روی صورت
- از دست دادن اشتها
- درد مفاصل
- ریزش مو
- تب
- خستگی
- حساسیت به نور
- پدیده و بیماری رینود
- پلورزی
- پریکاردیت
یازده معیار به متخصصان مراقبتهای بهداشتی کمک میکنند، تا این بیماری را تشخیص دهند. مبتلایان به این عارضه میتوانند، با جلوگیری از قرار گرفتن در معرض آفتاب، عدم قطع ناگهانی داروها و نظارت بر وضعیتشان و با مراجعه به پزشک خود از شدت گرفتن بیماری جلوگیری کنند.
علت و عوامل خطر بیماری لوپوس
علت اینکه چه چیزی باعث ابتلا به لوپوس میشود، مشخص نیست. ژنهای ارثی، ویروسها، نور ماوراء بنفش و داروهای خاص ممکن است همه نقش داشته باشند. لوپوس ناشی از میکروارگانیسم عفونی نیست و از فردی به فرد دیگر منتقل نمیشود و مسری نمیباشد.
عوامل ژنتیکی گاه، تمایل به ایجاد بیماریهای خود ایمنی را افزایش میدهند و بیماریهای خود ایمنی مانند لوپوس، آرتریت روماتوئید و اختلالات خود ایمنی تیروئید، در بین اقوام افراد مبتلا به لوپوس نسبت به جمعیت عمومی شایعتر است. علاوه بر این، فرد ممکن است بیش از یک بیماری خود ایمنی را داشته باشد. بنابراین، سندرمهای همپوشانی لوپوس و آرتریت روماتوئید یا لوپوس و اسكلرودرمی و سایر موارد ممکن است در فرد رخ بدهند.
برخی دانشمندان بر این باورند که سیستم ایمنی بدن در لوپوس، توسط عوامل خارجی مانند ویروسها یا نور ماوراء بنفش راحت تر تحریک میشود. بعضی اوقات، تنها یک دوره کوتاه از قرار گرفتن در معرض آفتاب، میتواند علائم لوپوس را تشدید کند.
همچنین برخی از زنانی که به بیماری لوپوس اریتماتوز سیستمیک مبتلا هستند، قبل از دوره قاعدگی وخیم شدن علائم خود را تجربه میکنند. این پدیده، نشان میدهد که هورمونهای زنانه نقش مهمی در ظهور بیماری SLE دارند. این رابطه هورمونی یک منطقه فعال برای مطالعه مداوم توسط دانشمندان است.
تحقیقات، نشان میدهند که، عدم وجود آنزیم اصلی، در دفع سلولهای در حال مرگ ممکن است به پیشرفت لوپوس اریتماتوز سیستمیک کمک کند. آنزیم DNase1 معمولاً آنچه را که DNA زباله و سایر بقایای سلولی نامیده میشوند، با خرد کردن آنها در قطعات ریز برای دفع آسان تر از بین میبرد.
محققان ژن DNase1 را در موشها خاموش کردند. موشها در بدو تولد سالم ظاهر شدند، اما پس از گذشت شش تا هشت ماه، اکثر موشهای بدون DNase1، علائم اریتماتوز لوپسی سیستمیک را از خود نشان دادند. بنابراین، یک جهش ژنتیکی در یک ژن که میتواند دفع زباله سلولی بدن را مختل کند، ممکن است در ایجاد این بیماری نقش داشته باشد.
علائم و نشانههای بیماری لوپوس:
افراد مبتلا به لوپوس، میتوانند ترکیبات مختلفی از علائم و درگیری اندامها را داشته باشند. علائم مربوط به این عارضه عبارتند از:
- خستگی یا احساس خستگی
- تب درجه پایین
- از دست دادن اشتها
- درد مفاصل
- دردهای عضلانی
- ریزش مو (آلوپسی)
- آرتروز
- زخمهای دهان و بینی
- بثورات صورت (بثورات پروانه ای)
- حساسیت غیرمعمول به نور خورشید (حساسیت به نور)
- درد قفسه سینه ناشی از التهاب آستری که ریهها را احاطه میکند (پلورزی) و قلب (پریکاردیت)
- گردش خون ضعیف به انگشتان دست و پا با قرار گرفتن در معرض سرما (پدیده یا بیماری رینود)
عوارض ناشی از درگیری ارگانها، میتوانند منجر به علائم دیگری شوند که به اندام مبتلا و شدت بیماری بستگی دارند. تظاهرات پوستی مرتبط با SLE بعضی اوقات میتوانند، منجر به زخم شوند. در ﻟﻮﭘﻮس ارﯾﺘﻤﺎﺗﻮی دﯾﺴﮑﻮﺋﯿﺪ، فقط پوست به طور معمول درگیر میشود. بثورات پوستی در این بیماری اغلب در صورت و پوست سر مشاهده میشوند که معمولاً قرمز هستند و ممکن است پخش شوند.
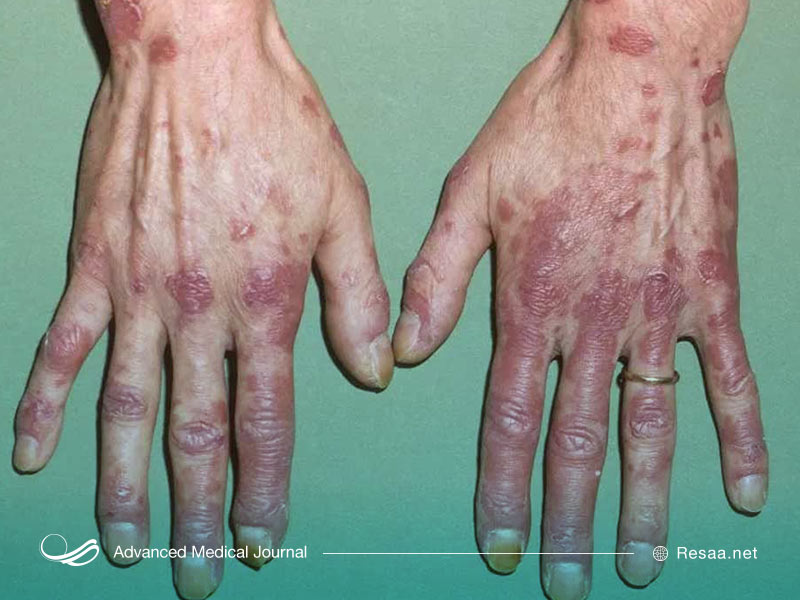
این عارضه، معمولاً بدون درد بوده و احساس خارشی ایجاد نمیکنند، اما جای زخم باعث ریزش دائمی مو (آلوپسی) میشود. با گذشت زمان، پنج الی10 درصد از مبتلایان به لوپوس اریتماتوی دیسکوئید ، ممکن است منجر به ایجاد SLE شوند. بیش از نیمی از مبتلایان به لوپوس بر روی پل بینی خود، یک مشخصه جوش مانند به رنگ قرمز دارند. به دلیل شکل آن، اغلب به بثور پروانهای SLE معروف هستند که بدون درد و احساس خارش هستند.
بثورات صورت، به همراه التهاب در اندامهای دیگر، با قرار گرفتن در معرض نور خورشید میتوانند شدت یابند. این حساسیت میتواند به بدتر شدن التهاب بدن کمک کند که به آن شعلهور شدن بیماری گفته میشود.
به طور معمول، این بثورات با درمان، میتوانند بدون برجای گذاشتن جای زخم بهبود یابند. بیشتر این بیماران در طول دوره بیماری خود به آرتروز مبتلا میشوند. ورم مفاصل (آرتروز) ناشی از SLE معمولاً، شامل تورم، درد، سفتی و حتی ناهنجاری مفاصل کوچک دست، مچ دست و پا میشود. گاهی اوقات، آرتریت لوپوس میتواند از آرتریت روماتوئید (یکی دیگر از بیماریهای خود ایمنی) تقلید کند.
علائم التهاب ارگانهای بدن ناشی از بیماری لوپوس
درگیری جد تر ارگانها، با التهاب در مغز، کبد و کلیهها همراه هستند. گلبولهای سفید خون در SLE کاهش مییابند (به آن لکوپنی یا لوکوپنی گفته میشود). همچنین، عواملی مانند لخته شدن خون که به پلاکتها (ترومبوسیتوپنی) معروف هستند، نیز ناشی از لوپوس میباشند. لکوپنی میتواند خطر عفونت را افزایش دهد و ترومبوسیتوپنی میتواند خطر خونریزی را افزایش دهد و تعداد کم گلبولهای قرمز (کم خونی همولیتیک) ممکن است رخ دهد.
التهاب عضلات (پلی میوزیت) میتواند، باعث ایجاد درد و ضعف در عضلات شود. این میتواند به افزایش سطح آنزیم عضلانی در خون منجر شود.
التهاب رگهای خونی (واسکولیت) که، اکسیژن مورد نیاز بافتها را تامین میکند، میتواند باعث آسیب دیدگی ایزوله عصب، پوست یا یک اندام داخلی شود. رگهای خونی از شریانهایی تشکیل شده است که، خون غنی از اکسیژن را به بافتهای بدن و رگها منتقل میکند و خون تخلیه شده اکسیژن را از بافتها به ریهها باز میگرداند. التهاب واسکولیت با آسیب به دیواره رگهای خونی مختلف، توصیف میشود. این آسیب، گردش خون را از طریق رگها مسدود میکند و میتواند باعث آسیب به بافتهایی شود که، توسط این عروق اکسیژن مورد نیازشان را تامین میکنند.
التهاب آستر ریهها (پلوریت)، با درد تشدید شده بوسیله تنفس عمیق (پلوریس) و قلب (پریکاردیت) میتواند، باعث درد شدید قفسه سینه شود. درد قفسه سینه با سرفه، تنفس عمیق و تغییر خاصی در وضعیت بدن تشدید میشود. ماهیچه قلب به ندرت به خودی خود میتواند ملتهب شود (کاردیت). همچنین نشان داده شده است که زنان جوان مبتلا به SLE به دلیل بیماری عروق کرونر، تحت خطرحملات قلبی قرار دارند.
التهاب کلیه در SLE (نفریت لوپوس)، میتواند باعث نشت پروتئین در ادرار، احتباس مایعات، فشار خون بالا و حتی نارسایی کلیه شوند. این عوامل میتوانند، منجر به خستگی و تورم بیشتر (ورم) پاها شوند.
درگیری مغز میتواند، باعث تغییر در شخصیت، اختلالات تفکر (روان پریشی)، تشنج و حتی اغما (کما) شود. لوپوس سیستم عصبی (لوپوس عصبی) میتواند منجر به، آسیب دیدن اعصاب شود و باعث بی حسی، سوزن سوزن شدن و حتی احساس ضعف در اندامهای درگیر شود. بسیاری از افراد مبتلا به SLE ریزش مو (آلوپسی) را تجربه میکنند و اغلب، این اتفاق همزمان با افزایش فعالیت بیماری آنها رخ میدهد.
بیماریهای مرتبط به لوپوس
برخی از افراد مبتلا به لوپوس، بیماری رینود را دارند. این بیماری، باعث ایجاد اسپاسم در رگهای خونی دست و پا میشود، خصوصاً هنگام قرار گرفتن در برابر سرما و در خون رسانی به انگشتان دست یا پا دچار مشکل میشود و باعث ایجاد جوش، سفید یا کبود شدن و درد و بی حسی در انگشتان خواهد شد.
سایر بیماریها و شرایطی که میتوانند با لوپوس همراه باشند، عبارتند از:
- فیبرومیالژیا
- بیماری عروق کرونر قلب
- بیماری قلبی غیر باکتریایی قلب
- پانکراس
- بیماری مری با مشکل بلع (دیسفاژی)
- تورم گرههای لنفاوی (لنفادنوپاتی)
- بیماری کبد (هپاتیت لوپوئید)
- عفونت و گرایش به لخته شدن خون و ترومبوز خود به خودی
تشخیص بیماری لوپوس
از آنجا که بیمارانی با داشتن بیماری لوپوس، میتوانند انواع مختلفی از علائم و درگیری ارگانها را داشته باشند، هیچ آزمایش خون واحدی، برای تشخیص این بیماری وجود ندارد. برای کمک به پزشکان در بهبود صحت تشخیص لوپوس، 11 معیار توسط انجمن روماتیسم آمریکا تعیین شده است.
این 11 معیار، ارتباط نزدیکی با علائمی دارند که در بالا مورد بحث قرار گرفت. بعضی از افراد مشکوک به این بیماری، ممکن است هرگز معیار کافی را برای تشخیص قطعی ایجاد نکنند. سایر افراد تنها پس از ماهها یا سالها مشاهده، معیارهای کافی را جمع میکنند. وقتی شخصی چهار معیار یا بیشتر از آن را داشته باشد، تشخیص SLE به شدت پیشنهاد میشود.
موارد زیر شامل 11 معیار مورد استفاده برای تشخیص لوپوس اریتماتوز سیستمیک هستند:
- بثورات مالار (روی گونههای صورت)
- بثورات پوستی دیسکوئید (تکههای پوست سرخ رنگ با افزایش فشارخون و افت فشار خون که باعث ایجاد زخم میشوند)
- حساسیت به نور (بثورات پوستی در واکنش به نور خورشید (نور ماوراء بنفش) یا قرار گرفتن در معرض آن میباشد)
- زخمهای غشای مخاطی (زخمهای خود به خود یا زخمهای دهان، بینی یا گلو)
- آرتروز (مفاصل متورم دراندامها)
- پلوریت یا پریکاردیت (التهاب بافت آستر اطراف قلب یا ریه، معمولاً همراه با درد قفسه سینه هنگام تنفس یا تغییر وضعیت بدن)
- ناهنجاریهای کلیه (مقادیر غیر طبیعی از دفع پروتئین در ادرار)
- سوزش مغزی (با تشنج و یا روان پریشی همراه است و به آن لوپوس مغزی گفته میشود)
- غیر عادی بودن شمارش خون: تعداد کم گلبولهای سفید خون (WBC) یا شمارش گلبولهای قرمز خون (RBC) ، یا شمارش پلاکت در آزمایش معمول خون است، که به لوکوپنی( کم خونی) و ترومبوسیتوپنی معروف است. هر یک از اینها با آزمایش استاندارد شمارش کامل خون (CBC)، قابل تشخیص هستند.
- اختلال ایمونولوژیکی
- آنتی بادی ضد هستهای (آزمایش آنتی بادی ضد هسته ANA یا آنتی بادی ضد هستهای در خون)
علاوه بر 11 معیار ذکر شده، آزمایشهای دیگری نیز میتوانند در ارزیابی افراد مبتلا به بیماری لوپوس برای تعیین شدت درگیری اعضای بدنشان مفید واقع شوند، که شامل، آزمایش معمول خون برای تشخیص التهاب است و نمونههای بافتی (بیوپسی کلیه، بیوپسی پوست و بیوپسی عصبی) هستند که میتوانند بیشتر از تشخیص SLE پشتیبانی کنند. مراحل آزمایش مناسب برای بیمار به صورت جداگانه توسط پزشک انتخاب میشود.
درمان بیماری لوپوس
بیماری لوپوس، توسط متخصصان داخلی به نام روماتولوژیست درمان میشود و بسته به اینکه چه ارگان خاصی را درگیر کرده است، سایر متخصصان سلامت نیز میتوانند در مراقبت از آن نقش داشته باشند که شامل متخصصین پوست، نفرولوژیست، خون شناس، قلب و عروق، ریوی و متخصص مغز و اعصاب میشوند.
درواقع هیچ درمان دائمی برای این بیماری وجود ندارد. هدف از درمان، تسکین علائم و محافظت از اندامها با کاهش التهاب در بدن است. درمان دقیق، به صورت فردی صورت میگیرد. بسیاری از افراد دارای علائم خفیف، ممکن است به هیچ درمانی نیاز نداشته باشند یا فقط دورههای متناوب داروهای ضد التهاب برایشان کافی باشد. کسانی که علائم جدیتری دارند نظیر، آسیب ارگانهای داخلی بدن، ممکن است به همراه داروهای دیگری که سیستم ایمنی بدن را سرکوب میکنند، به میزان بالایی از داروهای کورتیکواستروئیدها نیاز داشته باشند.
افراد مبتلا به لوپوس در دورههای فعال بیماری خود، به استراحت بیشتری نیاز دارند. برطبق گزارش محققان، كاهش كيفيت خواب عامل مهمی در بروز خستگی در افراد مبتلا به این بیماری است. در این دورهها، ورزش منظم نیز تجویز میشود.
جهت محافظت در برابر حساسیت به نور آفتاب، از انواع ضد آفتابها، دوری از نور آفتاب یا لباسهای مخصوص در برابر آن استفاده میشوند. انواع خاصی از بثورات لوپوس میتوانند به داروهای موضعی کورتیزون پاسخ دهند.
داروهای ضد التهابی غیر استروئیدی (NSAIDs)، در کاهش التهاب و درد عضلات، مفاصل و سایر بافتها مفید هستند. نمونههایی از داروهای NSAID شامل آسپرین، ایبوپروفن (Motrin)، ناپروکسن و سولینداک (کلینوریل) است. از آنجایی که واکنش افراد به داروهای NSAID متفاوت است، معمولا پزشک داروهای NSAID مختلفی را روی فرد امتحان میکند تا با کمترین عوارض جانبی، موثرترین آنها را پیدا کند.

شایعترین عوارض جانبی آن، ناراحتی معده، درد شکم، زخم و حتی خونریزی ناشی از زخم است. داروهای NSAID معمولاً همراه با مواد غذایی مصرف میشوند تا عوارض جانبی را کاهش دهند. بعضی اوقات، داروهای جلوگیری از زخم در هنگام مصرف NSAID، مانند میزوپروستول (سیتوتوت)، به طور همزمان تجویز میشوند.
کورتیکواستروئیدها، در کاهش التهاب و بازگرداندن عملکرد در هنگام فعال بودن بیماری، قدرت بیشتری نسبت به NSAID دارند. کورتیکواستروئیدها در مواردی که اندامهای داخلی درگیر هستند، کمک شایانی میکنند. آنها را میتوان از طریق دهان، به طور مستقیم به مفاصل و سایر بافتها تزریق کرد، یا به صورت داخل وریدی تجویز کرد.
متأسفانه، کورتیکواستروئیدها با دوز زیاد در طولانی مدت با عوارض جانبی جدی همراه هستند و پزشک سعی خواهد کرد تا فعالیت این بیماری را کنترل کند تا از کمترین دوزهای بی خطر استفاده کند. عوارض جانبی این داروها شامل، افزایش وزن، پوکی استخوانها و نازک شدن پوست، عفونت، دیابت، پُف صورت، آب مروارید و مرگ (نكروز) بافتها در مفاصل بزرگ است.
پیشگیری بیماری لوپوس
بدون شک لوپوس، یک بیماری بالقوه جدی است که بسیاری از سیستمهای بدن را درگیر میکند. با این وجود، مهم است که بدانیم اکثر مبتلایان به این بیماری، زندگی کامل، فعال و سالمی را پشت سر میگذارند. افزایش دورهای فعالیت این بیماری، معمولاً با مصرف داروهای مختلفی قابل کنترل است. از آنجا که نور ماوراء بنفش میتواند باعث شعله ور شدن و بدتر شدن این عارضه شود، افراد مبتلا به لوپوس سیستمیک باید از قرار گرفتن در معرض آفتاب جدا خودداری کنند.
ضد آفتابها و لباسهایی که بتوانند از اندامهای بدن مراقبت کنند، میتوانند کارآمد باشند. قطع ناگهانی داروها، به ویژه کورتیکواستروئیدها، همچنین میتوانند شدت این بیماری را بیشتر کنند و باید از آن جلوگیری کرد. افراد مبتلا به این عارضه، به دلیل عوارض مرتبط با آن، بیشتر در معرض خطر عفونت قرار دارند، به ویژه اگر داروهای کورتیکواستروئید یا داروهای سرکوب کننده سیستم ایمنی بدن مصرف کنند. بنابراین، هر تب غیر منتظرهای باید به متخصصان پزشکی گزارش شود تا مورد ارزیابی قرار گیرد.
نکته مهم در مدیریت موفقیت آمیز لوپوس، تماس و ارتباط منظم با پزشک معالج است، که امکان نظارت بر علائم، فعالیتهای بیماری و درمان عوارض جانبی را فراهم میکند.
چشم انداز بیماران مبتلا به لوپوس
چشم انداز لوپوس بسته به اندام های درگیر و شدت علائم متفاوت است. این بیماری اغلب شامل دورههایی از علائم است که باید در زمان خود تشخیص داده شوند. بیشتر مبتلایان به این عارضه میتوانند انتظار داشتن طول عمر طبیعی را داشته باشند، به خصوص اگر از دستورالعمل پزشک و برنامههای درمانی خود پیروی کنند.