بیماری عروق کرونر “Coronary artery disease” یا CAD، با اسامی بیماری عروق کرونر قلب یا بیماری آترواسکلروتیک قلب “atherosclerotic heart” نیز شناخته میشود. این وضعیت، یک بیماری جدی است و زمانی اتفاق میافتد که پلاک ایجاد شده در شریانهای کرونر شما، خون غنی از اکسیژن را با اختلالات بسیار به قلب میآورد.
شریانهای شما صاف و کشسانی هستند. اما هنگامی که پلاک روی دیوارههای داخلی آنها ایجاد میگردد، به طور معمول آنها را سفت و باریک میکند. این شرایط، جریان خون به سمت عضله قلب شما را کند میکند بنابراین قلب، اکسیژن مورد نیاز را دریافت نمیکند.
همچنین این پلاک گاها شکسته میشود و منجر به حمله یا سکته قلبی، سکته مغزی یا مرگ ناگهانی قلبی شود. طبق آمار منتشر شده، CAD، میلیونها آمریکایی را تحت تاثیر قرار میدهد.
فهرست مطالب
- 1 علائم بیماری عروق کرونر چیست؟
- 2 چه چیزی باعث بروز و ابتلا به بیماری عروق کرونر میشود؟
- 3 چه چیزی خطر ابتلا به بیماری عروق کرونر را افزایش میدهد؟
- 4 ایسکمی چیست؟
- 5 چگونه میتوان بیماری عروق کرونر را تشخیص داد؟
- 6 چگونه باید بیماری عروق کرونر را درمان کنید؟
- 7 برخی از عوارض بیماری عروق کرونر چیست؟
- 8 چشمانداز بیماری عروق کرونر
- 9 در شرایط اضطراری عروق کرونر قلب چه باید کرد؟
علائم بیماری عروق کرونر چیست؟
شایعترین علامت این بیماری، آنژین یا درد قفسه سینه است.
به طور معمول آنژین اینگونه توصیف میگردد:
- دردناک
- سوزش زیاد
- پر بودن
- سنگینی
- بی حسی
- فشار شدید
ای احتمال وجود دارد که شما آن را با سوءهاضمه یا سوزش سر دل اشتباه بگیرید.
به طور معمول شما آنژین را در قفسه سینه خود احساس میکنید اما ممکن است آن را در نواحی زیر نیز احساس نمایید:
- بازوها
- نواحی پشتی بدن
- فک
- گردن
- شانه
اغلب این علائم در زنان، ضعیفتر است. حالت تهوع، تعریق، خستگی یا تنگی نفس میتواند به درد معمولی قفسه سینه مانند فشار اضافه گردد.
سایر علائم بیماری عروق کرونر عبارتند از:
- ضربان سریعتر قلب
- حالت تهوع
- تپش قلب (ضربان نامنظم قلب، رد شدن ضربان، یا حس “فلیپ فلاپ” در قفسه سینه)
- تنگی نفس
- خستگی (بیحالی)
- تعریق
- ضعف یا سرگیجه
چه چیزی باعث بروز و ابتلا به بیماری عروق کرونر میشود؟
کارشناسان معتقدند CAD با آسیب به لایه داخلی شریان کرونر شروع میشود. این آسیب حتی زمانی که شما کودک هستید ممکن است رخ دهد. این پلاک میتواند در جوانی و در امتداد دیواره رگهای خونی شما جمع شود و با افزایش سن تشدید گردد. این تجمع، دیوارها را ملتهب کرده و خطر لخته شدن خون و حملات قلبی را افزایش میدهد.
پلاک، دیواره داخلی رگهای خونی شما را چسبناک میکند. مواردی مانند سلولهای التهابی، لیپوپروتئینها و کلسیم به پلاک میچسبند و در جریان خون شما حرکت میکنند.
تعداد زیادی از این مواد، همراه با کلسترول ایجاد میگردند و در حالی که دیوارههای شریان شما را باریک تر میکنند، آنها را به بیرون هل میدهند.
با گذشت زمان، یک شریان کرونر باریک شده، ممکن است رگهای خونی جدیدی ایجاد نماید که در اطراف انسداد قرار بگیرد تا خون به عضله قلب شما برسد. اما اگر به خود فشار میآورید یا استرس دارید، به طور معمول شریانهای جدید نمیتوانند خون غنی از اکسیژن کافی را به قلب شما برسانند.
در برخی موارد هنگامی که پلاک میشکند، لخته خون میتواند جریان ماهیچه قلب شما را مسدود کند. این شرایط باعث حمله قلبی میشود.
اگر رگ خونی مغز شما توسط لخته مسدود شده باشد، این احتمال وجود دارد که دچار سکته مغزی ایسکمیک “ischemic” شوید.
اگر یک رگ خونی در مغز شما بترکد، این امکان وجود دارد که دچار سکته هموراژیک “hemorrhagic” شوید. این موارد معمولاً با فشار خون بالا ایجاد میگردند.
مطالعات نشان میدهند که مصرف روزانه آسپرین با دوز پایین میتواند به پیشگیری از حملات قلبی و سکته مغزی در برخی از افراد 50 ساله یا بالاتر و افرادی که در معرض خطر بیماری قلبی هستند، کمک کند. با پزشک خود در مورد این موضوع که آیا باید آسپرین با دوز پایین مصرف کنید یا خیر صحبت کنید.
چه چیزی خطر ابتلا به بیماری عروق کرونر را افزایش میدهد؟
برخی از موارد احتمال ابتلا به بیماری عروق کرونر (عوامل خطرزای ابتلا به بیماری) را افزایش میدهد. برخی را میتوانید تغییر دهید و برخی را نمیتوانید. آنها عبارتند از:
- سن، به خصوص بالای 65 سال
- اضافه وزن یا چاقی
- ابتلا به دیابت، فشار خون بالا یا کلسترول بالا
- سابقه خانوادگی بیماری قلبی، به ویژه در سنین پایین
- مرد بودن، مردان در معرض خطر بالاتری برای ابتلا به CAD قرار دارند تا زمانی که این خطر در حدود 70 سالگی یکسان میشود.
- استرس بالا در زندگی فرد
- عدم فعالیت بدنی (ابتدا با پزشک خود مشورت کنید اما در بیشتر روزهای هفته باید 30 دقیقه ورزش کنید.)
- نژاد. آمریکاییهای آفریقایی تبار نسبت به سایرین در معرض خطر بالاتری برای ابتلا هستند زیرا به طور معمول فشار خون بالاتری دارند. چاقی و دیابت بیشتر در برخی از افراد آسیایی و اسپانیایی نیز میتواند خطر ابتلا را افزایش دهد.
- سیگار کشیدن یا استنشاق دود
- تغذیه ناسالم مانند رژیمهای غذایی سرشار از چربی اشباع، چربی ترانس، غذاهای فرآوری شده، نمک و شکر
سیگار کشیدن چگونه بر بیماری عروق کرونر قلب تأثیر میگذارد؟
سیگار کشیدن، چه از سمت خودتان و چه فرد دیگر در نزدیکی شما، خطر ابتلا به CAD را افزایش میدهد. این وضعیت به این دلیل رخ میدهد که مواد شیمیایی موجود در دود سیگار میتوانند سلولهای پوشاننده رگهای خونی شما را ملتهب کنند. این مواد میتوانند آنها را باریکتر نمایند. همچنین این شرایط ممکن است موجب غلیظتر شدن خون و در نهایت لخته شدن آن گردد.
حتما در این شرایط با پزشک خود در مورد دریافت کمک برای ترک سیگار صحبت کنید.
چگونه کلسترول بالا بر بیماری عروق کرونر تأثیر میگذارد؟
از آنجایی که کلسترول بخشی از رسوبات چربی است که در قسمتهای آسیبدیده رگهای شما جمع میشوند، کلسترول بالا میتواند CAD را تا حدی بدتر کند. اما همه اعداد کلسترول برابر نیستند. اگر LDL یا “کلسترول بد” شما بالا باشد، خطر ابتلا به CAD افزایش مییابد. همچنین اگر HDL یا «کلسترول خوب» شما پایین باشد، این احتمال مجددا بروز خواهد کرد.
پزشک میتواند سطح کلسترول شما را توسط آزمایش خون ساده آزمایش و بررسی کند.
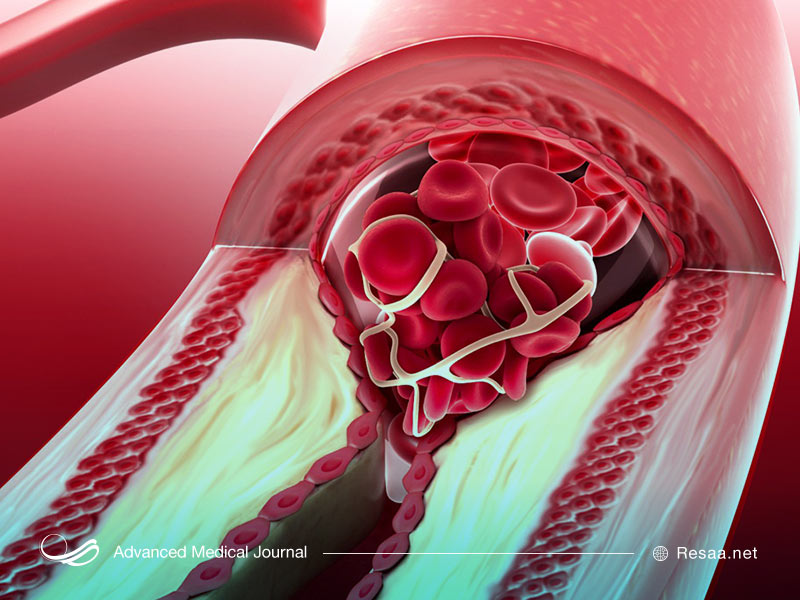
ایسکمی چیست؟
ایسکمی قلبی زمانی اتفاق میافتد که پلاکها و مواد چرب، داخل شریان شما را بهقدری باریک میکنند که در این شرایط نمیتوانند خون غنی از اکسیژن کافی را به قلب شما برسانند. این وضعیت میتواند باعث حملات قلبی همراه با درد قفسه سینه یا بدون آن و سایر علائم شود.
ایسکمی بیشتر در طی موارد زیر رخ میدهد:
- غذا خوردن
- هیجان یا استرس
- ورزش یا فعالیتهای دیگر
- قرار گرفتن در معرض سرما
بیماری عروق کرونر میتواند به نقطهای برسد که حتی زمانی که در حال استراحت هستید، ایسکمی اتفاق بیفتد. این وضعیت، یک اورژانس پزشکی است و احتمال دارد منجر به حمله قلبی شود. اگر این اتفاق برای شما افتاد، با پزشک خود تماس بگیرید یا به اورژانس بروید. ایسکمی ممکن است بدون هشدار در افراد مبتلا به بیماری قلبی رخ دهد، اگرچه در افراد مبتلا به دیابت شایعتر است.
چگونه میتوان بیماری عروق کرونر را تشخیص داد؟
پزشک شما تشخیص میدهد که آیا به بیماری عروق کرونر مبتلا شدهاید یا خیر:
- آنها علائم، سابقه پزشکی و عوامل خطرزای ابتلای شما را بررسی میکنند.
- معاینه فیزیکی انجام میدهند.
همچنین این احتمال وجود دارد که شما ملزم شوید، آزمایشهای تشخیصی انجام دهید تا پزشک میزان بیماری عروق کرونر و تأثیر آن بر قلب شما را بیابد. این اقدامات به آنها کمک میکنند تا بهترین درمان را برای شما انتخاب نمایند.
این تستها عبارتند از:
- کاتتریزاسیون “catheterization” قلب و آنژیوگرافی
- اکوکاردیوگرافی
- الکتروکاردیوگرام (EKG)
- سی تی اسکن پرتوی الکترونی (فوق سریع)
- تست استرس ورزش
چگونه باید بیماری عروق کرونر را درمان کنید؟
درمان شما ممکن است شامل موارد زیر باشد:
- تغییر سبک زندگی. اگر سیگار میکشید، آن را ترک کنید. سیگار یک عامل خطرزای بزرگ برای ابتلا به CAD است. همچنین این احتمال وجود دارد که پزشک در مورد رژیم غذایی با شما صحبت کند؛ چربی، نمک و شکر کمتر اما سبزیجات، میوهها، گوشت بدون چربی و غلات کامل بیشتر مصرف کنید.
- همچنین اگر دیابت دارید و به طور منظم ورزش میکنید، این شرایط به کنترل قند خون شما کمک میکند (اما قبل از شروع یک برنامه ورزشی با پزشک خود صحبت کنید).
موارد دیگری که کمک کننده هستند، عبارتند از:
- از مصرف الکل خودداری کنید یا حداقل آن را کاهش دهید.
- وزن مناسبی داشته باشید. (با پزشک خود در مورد وزن مناسب خود صحبت کنید).
- استرس خود را مدیریت کنید.
- داروها. اگر تغییرات سبک زندگی برای درمان بیماری شما کافی نیست، این احتمال وجود دارد که به دارو نیاز داشته باشید. داروهایی که مصرف میکنید به وضعیت شما بستگی دارند.
اگر بیماری عروق کرونر برای شما تشخیص داده شده است، شما میتوانید با تشخیص پزشک، موارد زیر را مصرف کنید:
- آسپرین
- داروهایی که به کلسترول شما کمک میکنند (استاتینها، نیاسین، فیبراتها و جداکنندههای اسید صفراوی)
- مسدود کنندههای بتا
- مسدود کنندههای کانال کلسیم
- رانولازین
- نیتروگلیسیرین
- مهارکنندههای ACE
- مسدود کنندههای گیرنده آنژیوتانسین (ARBs)
- Evolocumab (Repatha) که خطر حمله قلبی و سکته مغزی را در افراد مبتلا به بیماریهای قلبی عروقی کاهش میدهد.
- کلشی سین 0.5 میلی گرم (یا 0.6 میلی گرم) در روز برای کسانی که سایر استراتژیهای پیشگیرانه ثانویه را دریافت میکنند.
جراحی و سایر روشهای درمانی
موارد رایج برای درمان بیماری عروق کرونر عبارتند از:
- آنژیوپلاستی با بالون
- جراحی بایپس عروق کرونر
- استنتگذاری
همه این درمانها، خونرسانی به قلب شما را تقویت میکنند اما نمیتوانند بیماری عروق کرونر را درمان کنند.
همچنین پزشکان در حال مطالعه راههای جدیدی برای درمان بیماری قلبی هستند، از جمله:
- آنژیوژنز “Angiogenesis”. برای این درمان، شما سلولهای بنیادی و سایر مواد ژنتیکی را از طریق ورید خود یا مستقیماً به بافت آسیبدیده قلب خود وارد خواهید کرد. این روش به رشد رگهای خونی جدید و دور زدن رگهای مسدود شده کمک میکند.
- ضد پالس خارجی پیشرفته (EECP). افرادی که آنژین طولانی مدت دارند اما داروهای نیترات کمکی را دریافت نکردهاند یا واجد شرایط برخی از روشها نیستند، ممکن است با این روش تسکین پیدا کنند. این مدل درمان، یک روش سرپایی است، روشی که در آن نیازی به بستری شدن در بیمارستان نخواهید داشت و از کافهایی روی پاها استفاده میکنند تا خونرسانی به شریانهای کرونر شما را افزایش دهند.
برخی از عوارض بیماری عروق کرونر چیست؟
عوارض بیماری عروق کرونر عبارتند از:
- ریتم غیرطبیعی قلب (آریتمی): ریتم منظم شما به دلیل آسیب به ماهیچه قلب یا کمبود خون تغییر میکند. رایجترین شکل آن فیبریلاسیون دهلیزی نام دارد. ضربان نامنظم قلب ممکن است منجر به لخته شدن خون در قلب شما شود و اگر به مغز برسد، باعث سکته میگردد.
- حمله قلبی: شریان کرونر شما کاملاً مسدود شده است و بخشی از ماهیچه قلب شما را از دریافت اکسیژن کافی باز میدارد. هنگامی که جریان خون به عضله قلب شما مسدود میشود، پزشک آن را سندرم کرونر حاد مینامد.
- نارسایی قلبی: با گذشت زمان، CAD میتواند عضله قلب را ضعیف کند و منجر به نارسایی قلبی گردد، جایی که قلب شما برای تامین خون مورد نیاز بدن بسیار ضعیف میشود. این شرایط میتواند به این دلیل باشد که قلب شما اکسیژن و مواد مغذی کافی دریافت نمیکند یا به این دلیل ایجاد گردد که در اثر حمله قلبی آسیب دیده است. آریتمی، یکی از عوارض شایع CAD، میتواند باعث نارسایی قلبی یا بدتر شدن آن شود.
چشمانداز بیماری عروق کرونر
هیچ درمان قطعی برای CAD وجود ندارد اما اقداماتی وجود دارد که میتوانید جهت کمک به بهبود علائم و جلوگیری از بدتر شدن آن انجام دهید. چشم انداز شما تا حد زیادی به وسعت بیماری و اقداماتی که برای مدیریت آن انجام میدهید، بستگی دارد.
بخش مهمی از بهبودی CAD یا سایر مشکلات قلبی، مربوط به توانبخشی قلبی است. تحقیقات نشان میدهد که این اقدامات میتوانند احتمال مرگ ناشی از بیماری قلبی و مشکلات قلبی آینده را کاهش دهند.
شما باید با تیمی در ارتباط باشید که در موارد زیر به شما کمک کنند:
- ورزش و حرکت
- اطلاعاتی در مورد سبک زندگی سالم از جمله غذا، دارو و تغییرات دیگر
- مشاوره به منظور کاهش استرس و بهبود سلامت روان شما
در شرایط اضطراری عروق کرونر قلب چه باید کرد؟
مهم است که علائم بیماری قلبی خود را بدانید و بررسی نمایید که چه چیزی باعث آنها میشود.
اگر علائم جدیدی احساس کردید یا علائمی بروز کرد که از قبل بیشتر یا شدیدتر میشوند، با پزشک خود تماس بگیرید. اگر شما یا فردی از اطرافیانتان درد قفسه سینه دارد، به خصوص زمانی که با مواردی مانند تنگی نفس، تپش قلب، سرگیجه، ضربان قلب سریع، حالت تهوع یا تعریق همراه است، با 115 تماس بگیرید.
اگر نیتروگلیسیرین را به منظور درمان درد قفسه سینه مصرف میکنید و پس از دو نوبت (با فواصل 5 دقیقهای) یا بعد از 15 دقیقه همچنان احساس درد دارید، با 115 تماس بگیرید.
منابع:
https://my.clevelandclinic.org