هم در حرفهی پزشکی و هم در بین عموم مردم به طور گستردهای پذیرفته شده است که دیابتیها، استعداد بیشتری در ابتلا به عفونت دارند. اگرچه چندین مطالعه اپیدمیولوژیک نشان داده است که بیماران دیابتی بیشتر از افراد غیر دیابتی تحت درمان عفونت قرار میگیرند، اما میزان تأثیر دیابت بر خطر عفونت همچنان یک تحقیق فعال است. برای دانستن میزان عفونت در بیماران دیابتی، لازم است در ابتدا با این بیماری و تاثیرات آن بر بدن آشنایی پیدا کنیم. در ادامهی این مطلب به این موضوع و عفونتهای گوناگون در بیماران دیابتی میپردازیم.

فهرست مطالب
دیابت چیست و چند نوع دارد؟
دیابت یک بیماری مزمن و جدی است که باعث بالاتر رفتن قند خون از حد طبیعی میشود. این بیماری زمانی رخ میدهد که بدن شما توانایی تولید انسولین را نداشته باشد و یا نتواند از آن به طور موثر بهره ببرد.
انسولین، هورمونی است که در پانکراس و توسط سلولهای islets تولید میشود و کلید ورود قند خون به داخل سلولهاست. این قند در سلولها تولید انرژی میکند و همانجا مصرف میشود. بنابراین نبود انسولین، باعث تجمع قند در خون و بالا رفتن میزان آن میشود. این اتفاق باعث خطرات زیادی برای بدن میشود.
دیابت ممکن است در هر سنی رخ دهد و هر قشری را درگیر کند، به طوری که ۴۲۲ میلیون نفر در جهان به این بیماری مبتلا هستند و این آمار رو به افزایش است.
دیابت نوع 1 و 2 رایجترین اشکال بیماری هستند، اما انواع دیگری نیز وجود دارد، مانند دیابت حاملگی که در دوران بارداری اتفاق میافتد و همچنین اشکال دیگر.
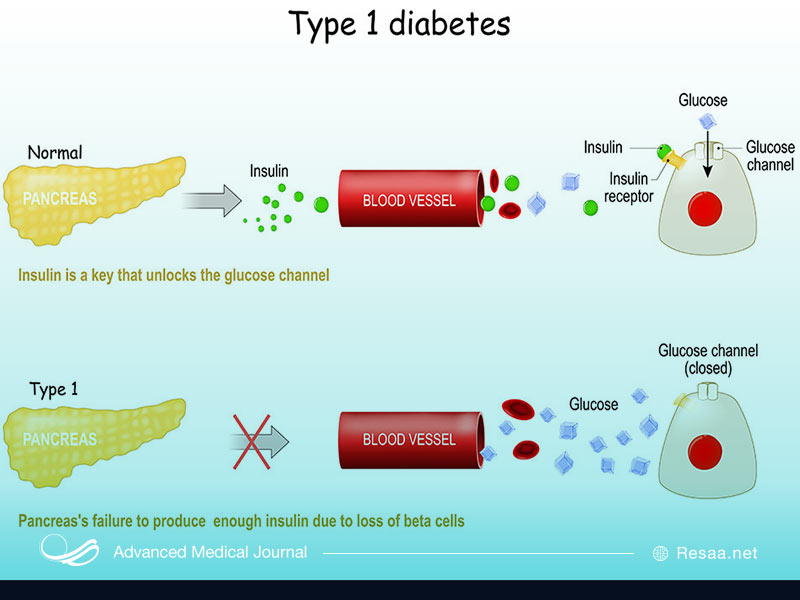
دیابت نوع ۱: دیابت نوع 1، که پیش از این به آن دیابت نوجوانان میگفتند، شدیدترین شکل این بیماری است. حدود 5٪ افرادی که دیابت دارند دیابت نوع 1 یا دیابت وابسته به انسولین دارند. دیابت نوع 1 معمولاً در کودکان و نوجوانان ایجاد می شود. اما افراد در هر سنی ممکن به دیابت نوع 1 مبتلا شوند.
در دیابت نوع 1، سیستم ایمنی بدن به سلولهای تولید کننده انسولین در لوزالمعده حمله میکند. این حمله به سلولهای خود بدن به عنوان بیماری خود ایمنی شناخته میشود. دانشمندان مطمئن نیستند که چرا حمله خود ایمنی اتفاق میافتد. اما به محض از بین رفتن سلولهای تولید کننده انسولین، فرد دیگر نمیتواند انسولین خود را تولید کند.
بدون انسولین، هیچ “کلیدی” وجود ندارد. بنابراین ، قند در خون میماند و جمع میشود. در نتیجه، سلولهای بدن گرسنه میمانند. و در صورت عدم درمان، سطح بالای قند خون میتواند به چشمها، کلیه ها، اعصاب و قلب آسیب برساند و همچنین منجر به کما و مرگ شود. بنابراین دیابت نوع 1 باید از طریق رژیم روزانه انسولین درمانی، کنترل شود.
دیابت نوع ۲: رایج ترین نوع دیابت که ۹۰٪ مبتلایان به این بیماری را تشکیل میدهد، دیابت نوع دوم است. این نوع دیابت، معمولا در سنین بالای ۳۵ سالگی رخ میدهد، اما به دلیل وجود تحرک کم و چاقی در بین نوجوانان، به تازگی آنها نیز به این بیماری مبتلا میشوند.
در این نوع دیابت، بدن مقداری انسولین تولید میکند اما یا این میزان کافی نیست و یا بدن توانایی استفاده موثر از آن را ندارد. درمان دیابت نوع 2 بر بهبود روشهای استفاده بهتر از انسولین موجود در بدن، برای عادی سازی سطح قند خون متمرکز است. برنامههای درمانی دیابت نوع 2 بر رژیم غذایی، ورزش و کاهش وزن متمرکز است. اگر سطح قند خون هنوز بالا باشد، از داروها برای کمک به بدن در استفاده موثرتر از انسولین خود استفاده میشود. در بعضی موارد تزریق انسولین ضروری است.
دلیل ابتلای بیشتر بیماران دیابتی به عفونت چیست؟
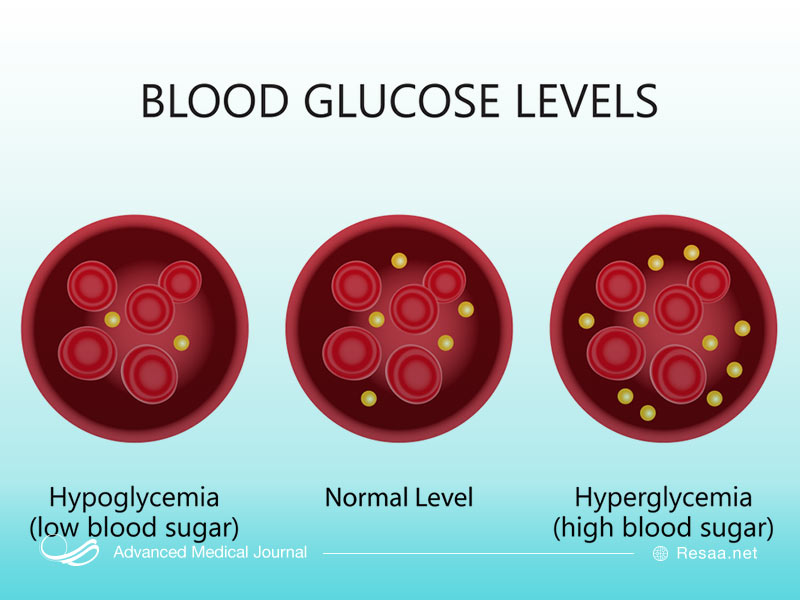
افزایش قند خون (هایپرگلیسمی) ناشی از دیابت میتواند بر سیستم ایمنی بدن تأثیر منفی بگذارد و توانایی گلبولهای سفید خون را برای رسیدن به محل عفونت، ماندن در ناحیه آلوده و از بین بردن میکروارگانیسمها مختل کند. به دلیل تجمع پلاک در رگهای خونی مرتبط با دیابت، مناطق عفونت ممکن است خون رسانی ضعیفی داشته باشند. این موضوع توانایی بدن در مبارزه با عفونتها و بهبود زخمها را کاهش میدهد. همچنین سطح بالای قند در خون و بافتهای شما باعث محیط مناسب برای رشد باکتریها میشود و سرعت رشد عفونتها را بالا میبرد.
عفونت های رایج در افراد دیابتی چیست؟
عفونتهای رایج در افراد دیابتی عبارتند از:
- عفونت پای دیابتی
- عفونتهای دستگاه ادراری، از جمله عفونتهای قارچی
- عفونتهای قارچی سطحی، مانند کاندیدیازیس دهان، اونیکومایکوزیس و اینترتریگو (عفونت گوش، بینی و گلو)
علاوه بر عفونتهای ذکر شده که اختصاصی در افراد دیابتی رخ میدهند، به دلیل ضعف سیستم ایمنی، این بیماران در بیشتر از افراد سالم، تحت تاثیر انواع بیماریهای عفونی، از جمله عفونتهای ویروسی و باکتریایی، قرار میگیرند و آمار مرگ و میر بر اثر عفونت در این افراد، بیشتر از دیگر افراد است. بنابراین لازم است تا افراد دیابتی تحت محافظت بیشتری قرار بگیرند.
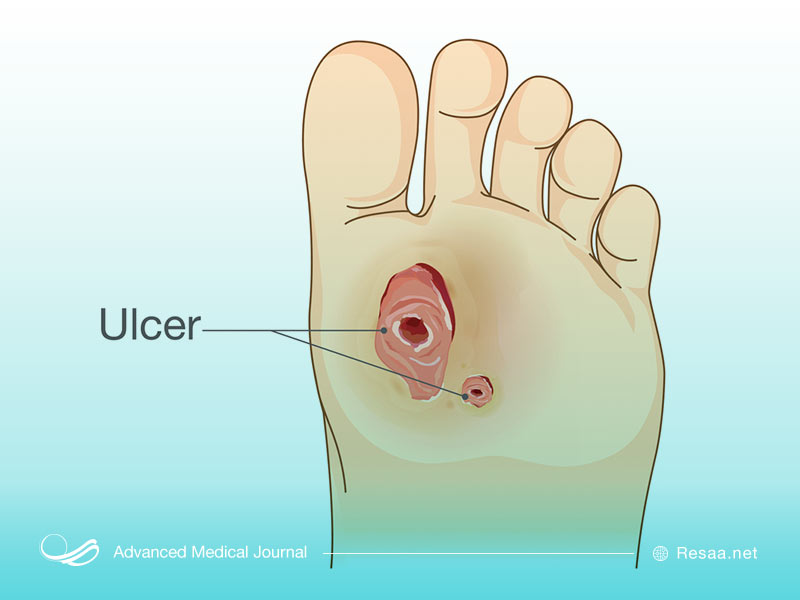
زخم پای دیابتی چیست؟
زخم پا عارضهی شایع دیابت کنترل نشده است که در نتیجه تجزیهی بافت پوست و قرار گرفتن در معرض لایههای زیرین ایجاد میشود. این زخمها بیشتر در زیر انگشتان بزرگ و شایع هستند و میتوانند تا روی تا استخوان تأثیر بگذارند. همه افراد دیابتی مستعد ابتلا به زخم پا و درد پا هستند، اما مراقبت مناسب از پا میتواند از بروز آنها جلوگیری کند. درمان زخم پای دیابتی و درد پا بسته به علل آن متفاوت است.
علل ایجاد زخم پای دیابتی چیست؟
-
سطح قند خون بالا
دیابت یک بیماری متابولیکی است که باعث افزایش سطح گلوکز در خون میشود. افزایش سطح گلوکز خون رگهای بدن را سفت کرده و رگهای خونی آن را باریک میکند، و در نتیجه حرکت خون و اکسیژن مورد نیاز برای حمایت از تواناییهای طبیعی درمانی بدن محدود میشود.
-
گردش خون ضعیف
افراد مبتلا به دیابت در معرض خطر بیشتری برای ابتلا به بیماری شریانی محیطی هستند، وضعیتی که جریان خون در پاها را محدود میکند. PAD به ویژه برای کسانی که زخمهای مزمن دارند، به ویژه زخم پای دیابتی مشکل ساز است، زیرا میتواند توانایی بهبودی زخمها در بدن را مهار کند. در صورت عدم درمان، PAD میتواند منجر به قطع اندام آسیب دیده شود.
-
آسیب عصبی
سطح کنترل نشده قند خون میتواند منجر به آسیب عصبی در افراد دیابتی شود. نوروپاتیهای دیابتی، خانوادهای از بیماریهای عصبی هستند که باعث از بین رفتن احساس میشوند. توانایی احساس درد از این جمله است. برای کسانی که آسیب عصبی دارند، یک برش کوچک، تاول یا زخم جراحی روی پا میتواند بدون توجه و درمان، منجر به عفونت و تداخل در بهبود زخم پای دیابتی شود.
-
مشکلات سیستم ایمنی بدن
یکی از نقشهای سیستم ایمنی بدن، پاکسازی بافتهای مرده، آسیب دیده و ساخت سلولهای جدید پوستی پس از ایجاد زخم یا آسیب است. دیابت میتواند سیستم ایمنی بدن فرد را آهسته کند. این موضوع، بر توانایی بدن در ارسال گلبولهای سفید خون برای مبارزه با باکتریهای زخم پای دیابتی آلوده تأثیر میگذارد.
-
عفونت
از آنجا که دیابتیها سیستم ایمنی ضعیفتری دارند، بدن آنها بیشتر در معرض عفونت است. به خصوص در مبتلایان به دیابت، ایجاد زخم در عفونت مانند زخمهای پای دیابتی غیر قابل بهبود، معمول است.
چگونه میتوان از بروز زخم پای دیابتی جلوگیری کرد؟
بهترین راهکار برای پیشگیری از زخم پای دیابتی در وهله اول جلوگیری از ایجاد زخم است. با انجام مراقبتهای زیر ریسک ابتلا بسیار کم خواهد شد.
بررسی روزانهی پاها: به افراد دیابتی توصیه میشود که هر روز پاهای خود را از نظر بریدگی، تاول، پینه، لکههای قرمز، تورم و سایر ناهنجاریها بررسی کنند. برای جلوگیری از رشد ناخنهای پا، مرتباً ناخنهای پا را مستقیم از روی آن کوتاه کنند. علاوه بر معاینه روزانه، لازم است تا این بیماران، حداقل یک بار در سال از پزشک یا متخصص پا بخواهند پاهایشان را چک کند.
محافظت از پاها در برابر هرگونه عفونت: شستن روزانه پاها قسمت مهمی از برنامه مراقبت از پای دیابتی است. شستن پا را در آب ولرم و خشک کردن، استفاده از لوسیون و مرطوب کننده و پوشیدن جوراب و کفش حتی در منزل از جملهی این اقدامات است. بهتر است این افراد از لوسیون بین انگشتان پا استفاده نکنند ، زیرا این امر میتواند باعث رشد باکتری شود و از پا گذاشتن بر روی چیز تیز و آسیب دیدن خودداری کنند.
کنترل سطح قند خون: کنترل سطح قند خون، فشار خون و کلسترول میتواند از بسیاری از عوارض مربوط به دیابت، از جمله زخمهای پای دیابتی غیر قابل بهبود جلوگیری کند. رژیم غذایی سالم، ورزش منظم، کنترل قند خون، ترک سیگار و پیروی از دارو طبق دستورالعمل از اقدامات کنترل کنندهی دیابت است.
عفونت پا و زخم پای دیابتی چگونه درمان میشود؟
عفونت از عوارض جدی زخم پای دیابتی است و نیاز به درمان فوری دارد. همه عفونتها به یک روش درمان نمیشوند. ممکن است بافت اطراف زخم به آزمایشگاه ارسال شود تا مشخص شود کدام آنتی بیوتیک کمک کننده است. اگر پزشک به یک عفونت جدی مشکوک باشد، ممکن است برای بررسی علائم عفونت استخوان، عکس برداری اشعه ایکس تجویز کند.
از عفونت زخم پا میتوان با موارد زیر جلوگیری کرد:
- حمام کردن و شستن پاها
- استفاده از ضد عفونی کننده پوست در اطراف زخم
- خشک نگه داشتن زخم با تغییرات مکرر پانسمان
- درمانهای آنزیمی
- استفاده از پانسمان حاوی آلژینات کلسیم برای جلوگیری از رشد باکتریها
در صورت پیشرفت عفونت حتی پس از درمانهای پیشگیرانه یا ضد فشار، پزشک ممکن است برای درمان زخم آنتیبیوتیک، ضد پلاکت یا داروهای ضد لخته تجویز کند. بسیاری از این آنتیبیوتیک ها به استافیلوکوکوس اورئوس، باکتریهای معروف به علت عفونتهای استاف، یا استرپتوکوک ß-همولیتیک حمله میکنند، که به طور معمول در رودهها یافت میشود.
درمانهای بدون نسخهی موضعی نیز در دسترس هستند، از جمله:
- استفاده از پانسمان حاوی کرم سولفادیازین نقره یا نقره
- استفاده از ژل یا محلولهای پلی هگزاماتیلن بیگوانید
- استفاده از ید (یا پویدون یا کادکسومر)
- استفاده از عسل درجه پزشکی به صورت پماد یا ژل
عفونت دستگاه ادراری چیست و چه علائمی دارد؟
عفونت مجاری ادراری، به ایجاد عفونت در هر قسمت از سیستم ادراری شامل کلیهها، حالبها، مثانه و مجرای ادرار است. بیشتر عفونتها شامل دستگاه ادراری تحتانی، مثانه و مجرای ادرار هستند. زنان بیشتر از مردان در معرض ابتلا به عفونت ادراری قرار دارند. عفونت محدود به مثانه میتواند دردناک و آزار دهنده باشد. و در نهایت، در صورت گسترش عفونت ادراری به کلیهها، عواقب جدی ایجاد میشود.
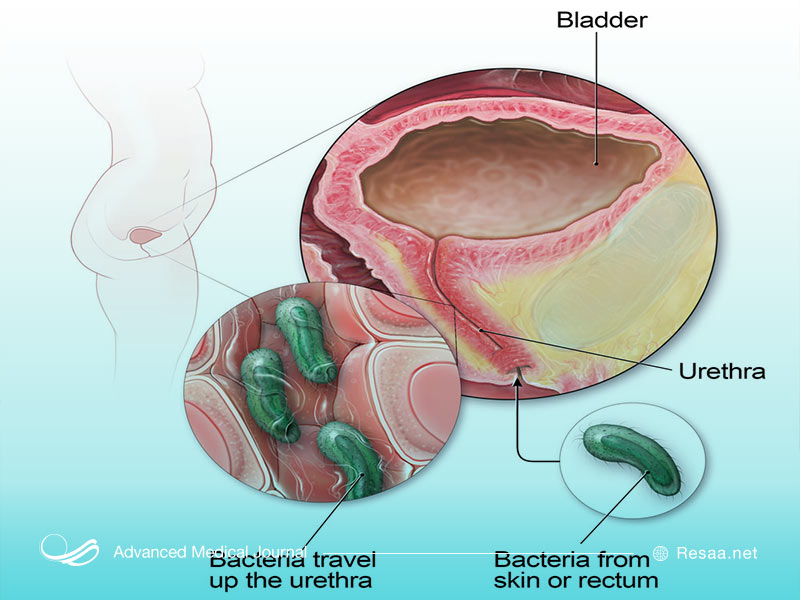
عفونتهای ادراری همیشه علائم و نشانه ایجاد نمیکنند، اما در صورت بروز، این علائم، شامل موارد زیر خواهد بود:
- اصرار شدید و مداوم برای دفع ادرار
- احساس سوزش هنگام ادرار کردن
- دفع ادرار به مقدار کم و مکرر
- ادراری که ابری به نظر میرسد
- ادرارقرمز، صورتی روشن یا بسیار تیره رنگ و یا نشانهای از خون در ادرار
- ادرار با بوی شدید
- درد لگن و در زنان در مرکز لگن و اطراف ناحیه استخوان شرمگاه
دلیل ایجاد بیشتر عفونت ادراری در بیماران دیابتی چیست؟
شواهد حاکی از آن است که عفونت دستگاه ادراری، شایعترین عفونت باکتریایی در بین بیماران دیابتی است. غلظت بالای گلوکز در ادرار میتواند منبع غنی از مواد مغذی را برای باکتریها فراهم کند. بنابراین، باکتریها میتوانند تکثیر یافته و زمینه ساز عفونت شوند. همچنین، غلظت بالای گلوکز در ادرار میتواند باعث آلوده شدن ادرار توسط میکروارگانیسمها شود. علاوه بر این، برخی از نقایص ایمنی ممکن است در افزایش خطر عفونت نقش داشته باشند. سایر شرایط مانند اختلال عملکرد مثانه (تخلیه ناقص مثانه) در بیماران دیابتی نیز ممکن است در افزایش خطر ابتلا به عفونت نقش داشته باشد. عفونت ادراری در دیابت میتواند منجر به عوارض شدیدی از جمله باکتریمی، آبسه کلیه و نکروز پاپیلاری کلیه شود. UTI در بیماران دیابتی 15 برابر بیشتر از دیگر افراد رخ میدهد. بنابراین، تشخیص به موقع و درمان صحیح برای بیماران دیابتی مبتلا به UTI بسیار مهم است.
چگونه میتوان عفونت ادراری را تشخیص داد؟
آزمایش ادرار یکی از روشهای تشخیص عفونت ادراری است. برای تشخیص نوع عفونت نیز معمولا ادرار در آزمایشگاه مورد کشت باکتریایی قرار خواهد گرفت.
در صورت مکرر بودن عفونت ادرار، احتمال انجام آزمایشهای بیشتر مانند سیتیاسکن، امآرآی و یا سیستوسکوپی وجود دارد.
درمان عفونت ادراری چگونه است؟
آنتیبیوتیکها معمولاً اولین خط درمان عفونتهای دستگاه ادراری هستند.
داروهایی که معمولاً برای عفونت ادراری ساده توصیه میشوند عبارتند از:
- تریمتوپریم / سولفامتوکسازول (باکتریم، سپترا و دیگر داروها)
- فسفومایسین (مونورول)
- نیتروفورانتوئین
- سفالکسین (کفلکس)
- سفتریاکسون
گروه داروهای آنتی بیوتیکی معروف به فلوئوروکینولونها – مانند سیپروفلوکساسین (سیپرو)، لووفلوکساسین و سایر داروها – معمولاً در موارد عفونت ادراری ساده توصیه نمیشود، زیرا خطرات این داروها به طور کلی از مزایای درمان عفونت ادراری بدون عارضه بیشتر است. در برخی موارد، مانند عفونت ادراری پیچیده یا عفونت کلیه، پزشک ممکن است داروی فلوروکینولون برای شما تجویز کند.
اغلب، علائم طی چند روز پس از درمان برطرف میشوند. اما ممکن است لازم باشد آنتیبیوتیکها را به مدت یک هفته یا بیشتر ادامه دهید. کل دوره آنتی بیوتیک را طبق تجویز مصرف کنید.
در موارد عفونت ادراری بدون عارضه، پزشک ممکن است یک دوره درمان کوتاهتر، مانند مصرف آنتیبیوتیک به مدت یک تا سه روز را توصیه کند. اما اینکه آیا این دوره کوتاه درمان برای درمان عفونت کافی است یا خیر، به علائم و سابقه پزشکی خاص بیمار بستگی دارد.
همچنین ممکن است پزشک، یک داروی ضد درد تجویز کند که مثانه و مجرای ادرار را بیحس میکند تا سوزش هنگام ادرار را تسکین دهد ، اما درد معمولاً پس از شروع آنتیبیوتیک تسکین مییابد.
اگر عفونت ادراری مکرر باشد، پزشک ممکن است توصیههای درمانی خاصی مانند موارد زیر را ارائه دهد:
- آنتی بیوتیک با دوز کم، در ابتدا به مدت شش ماه اما گاهی بیشتر
- برای عفونت ادراری شدید، ممکن است به درمان با آنتی بیوتیکهای وریدی در بیمارستان نیاز باشد.
بهترین درمان برای هر بیماری، پیشگیری از وقوع آن است. نوشیدن آب فراوان و توجه به بهداشت ناحیهی تناسلی تا حد زیادی از وقوع این عفونت جلوگیری میکند. در بیماران مبتلا به دیابت کنترل قند خون از مهمترین موارد پیشگیری از ایجاد این عفونت است.
عفونتهای قارچی در بیماران دیابتی چگونه است؟
اغلب ۱۵ درصد جمعیت به انواع عفونتهای قارچی مبتلا هستند، اما این آمار در بین بیماران دیابتی بیشتر است. در این عفونت نیز مانند دیگر عفونتها، گلوکز خون این افراد، محیط مناسبی برای قارچها و مخمرها میسازد. عفونتهای قارچی به راحتی قابل تشخیص هستند و درمان میشوند. به شرط آن که به موقع تشخیص داده شوند.
علائم عفونت قارچی چیست؟
عفونت قارچی پوست ممکن است علائم زیر را بروز دهند:
- تحریک
- پوسته پوسته شده
- سرخی
- خارش
- تورم
- تاول
عفونت قارچی بسته به محل ایجاد آن درمان متفاوتی دارد. اما استفاده از داروهای ضد قارچ به صورت کرم، لوسیون و شامپو و یا به صورت خوراکی بسیار متداول است.
افراد دیابتی، چگونه از خود، در برابر عفونت مراقبت کنند؟
در پایان لازم به ذکر است که بیماران دیابتی از افرادی هستند که در معرض خطر انواع عفونت، از جمله عفونتهای ویروسی هستند و جزو افراد پرخطر محسوب میشوند. بنابراین لازم است تا بیش از دیگران، مراقب سلامتی خود باشند و تحت مراقبت اطرافیان قرار بگیرند تا بتوانند روند عادی زندگی خود را پیش بگیرند. در صورت کنترل مناسب قند خون، سبک زندگی سالم و دوری از مصرف دخانیات، این بیماران نیز مانند دیگر افراد میتوانند عمر طبیعی داشته باشند.
منابع: