سفلیس یک بیماری عفونی است که در اثر باکتری T. pallidum ایجاد میشود. این باکتریها میتوانند از طریق تماس مستقیم با یک زخم سیفلیتیک بین افراد پخش شوند.
این زخمها ممکن است روی پوست یا غشاهای مخاطی واژن، مقعد، راست روده، لب ها یا دهان ایجاد شوند.
سفلیس به احتمال زیاد در حین انجام فعالیتهای جنسی دهانی، مقعدی یا واژن گسترش مییابد. اما افراد به ندرت از طریق بوسیدن باکتری را منتقل میکنند.
اولین نشانهی این بیماری، زخم بدون درد در اندام تناسلی، راست روده، دهان یا قسمت دیگر پوست است. بعضی از افراد متوجه زخم نمیشوند، زیرا این زخمها درد ایجاد نمیکند.
اگرچه ممکن است این زخمها به خودی خود برطرف شوند.اما اگر فرد درمان نشود، باکتریها در بدن باقی میمانند. قبل از فعال سازی مجدد و آسیب رساندن به اندامهای بدن از جمله مغز، این باکتریها می توانند دههها در بدن خاموش باقی بمانند.
فهرست مطالب
دلایل و فاکتورهای خطر سفلیس چیست؟
سفلیس هنگام انتقال باکتری از یک شخص به شخص دیگر، در طی فعالیت جنسی ایجاد میشود.
این عفونت میتواند در طی بارداری از یک زن به جنین یا در حین زایمان به نوزاد منتقل شود. به این نوع سفلیس مادرزادی گفته میشود.
سفلیس نمی تواند از طریق تماس مشترک با اشیا، مانند دستگیره در، ظروف غذا و صندلی های توالت پخش شود.
افراد فعال جنسی در معرض ابتلا به سفلیس قرار دارند. افرادی که بیشتر در معرض خطر هستند عبارتند از:
- افرادی که رابطه جنسی محافظت نشده دارند.
- مردانی که با مردان رابطه جنسی دارند.
- افرادی که با HIV زندگی میکنند.
- افراد با بیش از یک شریک جنسی
زخم های سفلیتیک همچنین خطر ابتلا به HIV را افزایش میدهد.
علائم بیماری سفلیس چیست؟
پزشکان سفلیس را به صورت اولیه، ثانویه، نهان و سوم دستهبندی میکنند. انواع مختلف علائم هر مرحله را مشخص میکند.
این بیماری میتواند در طی مراحل اولیه و ثانویه و گاهی اوقات، در مرحلهی نهان اولیه مسری باشد. سفلیس سوم مسری نیست، اما شدیدترین علائم را دارد.
علائم سفلیس اولیه:
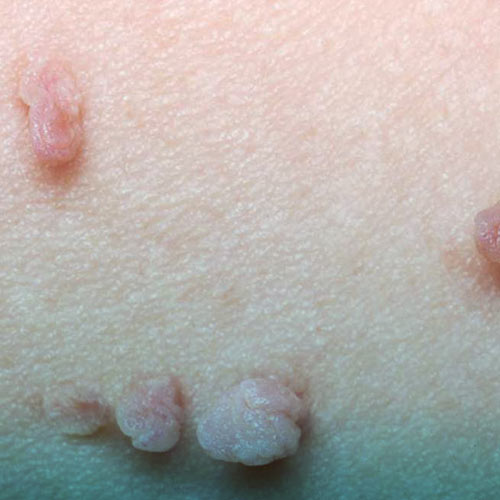
علائم سفلیس اولیه شامل یک یا چند زخم سیفلیتیک بدون درد، سفت و گرد است. این زخمها معمولا 10 روز تا 3 ماه پس از ورود باکتری به بدن ظاهر میشوند.
اگرچه زخمهای سفیلیتیک ظرف 2 تا 6 هفته برطرف می شوند؛ با این حال، بدون درمان، این بیماری ممکن است در بدن باقی بماند و به مرحلهی بعدی برسد.
علائم سفلیس ثانویه:
علائم سفلیس ثانویه عبارتند از:
- زخمهایی که شبیه زگیلهای دهانی، مقعدی و تناسلی هستند.
- بثورات غیر چرکی، خشن، قرمز یا قرمز قهوه ای که از تنه شروع میشود و به کل بدن، از جمله کف دست گسترش مییابد.
- دردهای عضلانی
- تب
- گلو درد
- تورم غدد لنفاوی
- ریزش موی تکه تکه
- سردرد
- کاهش وزن بدون دلیل
- خستگی
این علائم ممکن است چند هفته پس از اولین بروز آنها برطرف شود. البته ممکن است این علائم چندین بار در مدت طولانیتری برگردند.
بدون درمان ، سفلیس ثانویه می تواند به مراحل نهفته و سوم پیشرفت کند.
علائم سفلیس نهفته:
مرحله نهفته می تواند چندین سال طول بکشد. در این مدت، بدن بدون علائم بیماری را در خود جای خواهد داد.
با این حال، باکتری T. pallidum در بدن خاموش مانده و همیشه خطر عود وجود دارد. پزشکان هنوز هم در این مرحله درمان سفلیس را توصیه میکنند، حتی در صورتی که علائمی وجود نداشته باشد.
بعد از مرحله نهفته، ممکن است سفلیس سوم ایجاد شود.
علائم سفلیس سوم، یا سفلیس دیررس:
سفلیس سوم می تواند 10-30 سال پس از شروع عفونت، معمولاً پس از یک دوره تأخیر رخ دهد که در طی آن هیچ علامتی وجود ندارد.
در این مرحله، سفلیس به اندامها و سیستمهای زیر آسیب میرساند:
- قلب
- رگ های خونی
- کبد
- استخوان ها
- مفاصل
طی این مرحله، تورمهای بافت نرم نیز میتواند در هر نقطه از بدن ایجاد شود.
آسیب اندام به این معنی است که سفلیس ثالثه یا سوم، اغلب میتواند منجر به مرگ شود. بنابراین درمان سفلیس قبل از رسیدن به این مرحله حیاتی است.
نوروسفلیس چیست و چه علائمی دارد؟
نوروسفلیس نوعی بیماری است که با انتشار باکتری T. pallidum به سیستم عصبی ایجاد میشود. این بیماری، اغلب پیوندهایی به سفلیس نهفته و سوم دارد. با این حال، میتواند در هر زمان پس از مرحله اولیه رخ دهد.
فرد مبتلا به نوروسیفیلیس ممکن است برای مدت طولانی بدون علامت باشد. متناوباً، علائم ممکن است به تدریج ایجاد شوند.
علائم این بیماری شامل:
- زوال عقل یا تغییر وضعیت روانی
- راه رفتن غیر عادی
- بی حسی در اندامها
- مشکلات تمرکز
- گیجی
- سردرد یا تشنج
- مشکلات بینایی یا از دست دادن بینایی
- ضعف
سیفلیس مادرزادی چیست و چه علائمی دارد؟
سفلیس مادرزادی شدید و اغلب تهدید کنندهی زندگی است. باکتری T. pallidum میتواند از طریق جفت و در طی مراحل زایمان از یک زن باردار به جنین منتقل شود.
دادهها حاکی از آن است که بدون غربالگری و درمان، حدود 70 درصد از زنان مبتلا به سفلیس نتیجه نامطلوبی در بارداری خواهند داشت.
پیامدهای جانبی شامل مرگ زودرس جنین یا نوزادان، زایمان زودرس یا وزن کم هنگام تولد و عفونت در نوزادان است.
علائم در نوزادان تازه متولد شده عبارتند از:
- بینی زین، که در آن پل بینی وجود ندارد.
- تب
- مشکل در افزایش وزن
- بثورات دستگاه تناسلی، مقعد و دهان
- تاول های کوچک روی دست و پا که به بثورات مسی رنگ تبدیل میشوند. این تاولها، ممکن است ناهموار یا صاف باشند و به صورت گسترش مییابند.
- مایع بینی آبکی
نوزادان بزرگتر و کودکان ممکن است این علائم را تجربه کنند:
- دندانهای هاچینسون، یا دندانهای غیر طبیعی، به شکل گیره
- درد استخوان
- از دست دادن بینایی
- از دست دادن شنوایی
- تورم مفصل
- زنجیر، که مشکل استخوان در قسمت پایین ساق پا است.
- زخم شدن پوست در اطراف دستگاه تناسلی، مقعد و دهان
- تکه های خاکستری اطراف واژن و مقعد خارجی
در سال 2015 ، سازمان بهداشت جهانی کوبا را به عنوان اولین کشور در جهان که سفلیس مادرزادی را به طور کامل از بین برد، تأیید کرد.

آیا سفلیس قابل درمان است؟
هر کسی که نگران ابتلا به سفلیس یا عفونت مقاربتی دیگری است باید در اسرع وقت با پزشک صحبت کند، زیرا درمان سریع باعث موفقیت آن میشود.
درمان زود هنگام با پنیسیلین مهم است، زیرا این بیماری میتواند در طولانی مدت منجر به عواقب تهدید کنندهی زندگی شود.
در مراحل بعد نیز، سفلیس قابل درمان است. با این حال، ممکن است فرد به دوره طولانی تری از پنیسیلین نیاز داشته باشد.
اگر آسیب عصب یا اندام در مراحل بعدی سفلیس رخ دهد، درمان آنها را ترمیم نمیکند. با این حال، درمان می تواند با پاکسازی باکتریها از بدن فرد، از آسیب بیشتر جلوگیری کند.
تشخیص سفلیس چگونه است؟
قبل از انجام آزمایشات بالینی برای تأیید سفلیس، پزشک معاینه بدنی انجام داده و در مورد سابقهی جنسی شخص سوال میکند.
آزمایشات تشخیصی سفلیس عبارتند از:
آزمایش خون: این آزمایشها عفونت فعلی یا گذشته را تشخیص میدهند، زیرا آنتیبادیهای باکتری سفلیس برای سالهای زیادی وجود خواهد داشت.
مایعات بدنی: پزشک می تواند مایعات را از یک قسمت در طی مرحله اولیه یا ثانویه ارزیابی کند.
مایع مغزی نخاعی: پزشک ممکن است این مایع را از طریق یک ضربه نخاعی جمع کرده و برای بررسی تأثیرات بیماری بر سیستم عصبی، آنها را معاینه کند.
اگر فردی تشخیص سفلیس گرفت، باید این موضوع را به هر یک از شرکای جنسی اطلاع دهد. شرکای آنها نیز باید آزمایش شوند.
چه زمان آزمایش بدهیم؟
بسیاری از افراد مبتلا به STI از آن آگاهی نخواهند داشت. بنابراین، بهتر است در شرایط زیر با پزشک صحبت کنید، یا درخواست آزمایش بدهید:
- بعد از رابطه جنسی محافظت نشده
- داشتن یک شریک جنسی جدید
- داشتن چندین شریک جنسی
- یک شریک جنسی که در حال تشخیص بیماری سفلیس است.
- مردی که با مردان مختلف رابطه جنسی دارد.
- علائم سفلیس وجود دارد.
سفلیس چگونه درمان میشود؟
درمان سفلیس، به ویژه در مراحل اولیه، موفقیت آمیز خواهد بود.
استراتژی درمان این بیماری، به علائم و مدت زمانی که بدن فرد حامل باکتری بوده است، بستگی دارد. با این حال، در طی مرحله اولیه، ثانویه یا سوم، افراد مبتلا به سفلیس به طور معمول تزریق عضلانی پنیسیلین G بنزاتین را انجام میدهند.
سیفلیس سوم به چند تزریق در فواصل هفتگی احتیاج دارد.
درمان نوروسیفیلیس برای از بین بردن باکتریها از سیستم عصبی مرکزی، به پنیسیلین داخل وریدی هر 4 ساعت و به مدت 2 هفته نیاز دارد.
بهبود عفونت از آسیب بیشتر به بدن جلوگیری میکند و اقدامات ایمن جنسی می تواند از سر گرفته شود. با این حال، درمان نمیتواند خسارتی را که قبلاً ایجاد شده جبران کند.
افرادی که آلرژی به پنیسیلین دارن ، گاهی اوقات میتوانند در مراحل اولیه از داروی جایگزین استفاده کنند. با این حال، در دوران بارداری و در مراحل سوم، هر کسی که آلرژی داشته باشد، تحت حساسیت زدایی از پنیسیلین قرار میگیرد تا درمان بی خطر را انجام دهد.
پس از زایمان ، نوزادان تازه متولد شده با سفلیس باید تحت درمان با آنتیبیوتیک قرار گیرند.
لرز، تب، حالت تهوع و سردرد ممکن است در روز اول درمان ایجاد شود. پزشکان از این علائم به عنوان واکنش جاریش-هرگزهایمر یاد میکنند. البته که این موضوع باعث نمیشود که فرد درمان را متوقف کند.
چگونه میتوان از ابتلا به سفلیس پیشگیری کرد؟
اقدامات پیشگیرانه برای کاهش خطر سفلیس شامل موارد زیر است:
- پرهیز از رابطه جنسی پرخطر
- حفظ یک همسری طولانی مدت متقابل با شریکی که سفلیس ندارد.
- استفاده از کاندوم؛ اگرچه این مورد فقط در برابر زخمهای دستگاه تناسلی محافظت میکند و نه از مواردی که در قسمتهای دیگر بدن ایجاد میشوند.
- با استفاده از سد دندان یا مربع پلاستیکی در حین رابطهی جنسی دهانی
- پرهیز از مصرف الکل و داروهایی که به طور بالقوه میتواند منجر به اعمال جنسی غیر ایمن شود.
یک بار ابتلا به سفلیس به معنای محافظت از فرد در برابر ادامهی بیماری نیست. حتی پس از اینکه درمان با موفقیت سفلیس را از بدن فرد خارج کرد، امکان دارد که دوباره مبتلا شود.
منابع: