تالاسمی نوعی بیماری خونی است که باعث میشود بدن کمتر گلبول قرمز سالم تولید کند و هموگلوبین کمتری نسبت به حد طبیعی داشته باشد. هموگلوبین پروتئینی در سلولهای قرمز خون است که اکسیژن را به بقیه بدن میرساند. تالاسمی میتواند منجر به کم خونی شود، بیماری که هنگامی اتفاق میافتد که سلولهای قرمز، خون سالم و کافی نداشته باشند یا سلولهای قرمز خون خیلی کوچک باشند.
بسیاری از افراد مبتلا به تالاسمی زندگی سالمی دارند. اما ممکن است باعث ایجاد شرایط جدی سلامتی برای آنها شود که نیاز به درمان دارد. تالاسمی شدید ممکن است باعث مرگ شود. حدود 100000 نوزاد در سراسر جهان با تالاسمی شدید متولد میشوند. دختران و پسران میتوانند به تالاسمی مبتلا شوند. این بیماری بیشتر در افرادی که ایتالیایی، یونانی، خاورمیانه، آسیایی یا آفریقایی هستند وجود دارد. برای شناخت بیشتر این عارضه با رسا همراه باشید.
فهرست مطالب
تالاسمی چیست؟
سلولهای قرمز خون اکسیژن را به بدن منتقل میکنند. هموگلوبین پروتئینی در سلولهای قرمز خون قرار دارد که در واقع اکسیژن را حمل میکند. بیماری تالاسمی در واقع گروهی از اختلالات است که بر توانایی بدن در تولید هموگلوبین طبیعی تأثیر میگذارد.
افرادی که تالاسمی دارند، پروتئینهای هموگلوبین سالم کمتر و مغز استخوان آنها سلولهای قرمز خون سالم کمتری تولید میکنند. این بیماری میتواند باعث کم خونی خفیف یا شدید و عوارض دیگری شود که ممکن است با گذشت زمان اتفاق بیفتد (مانند آهن بیش از حد). علائم کم خونی شامل، خستگی، دشواری در تنفس، سرگیجه و رنگ پریدگی پوست است.
تالاسمی بیشتر در میان قومیتهایی خاص، از جمله افرادی با نژاد ایتالیایی، یونانی، خاورمیانه، آسیایی و آفریقایی رخ میدهد. این یک بیماری ارثی است، به این معنی که از والدین به فرزندشان منتقل میشود.
انواع تالاسمی
دو نوع اصلی تالاسمی وجود دارند:
آلفا تالاسمی
این امر زمانی ایجاد میشود که در ژنهای سازنده پروتئینی به نام آلفا گلوبین تغییراتی ایجاد شود. چهار ژن به بدن در ساخت آلفا گلوبین کمک میکنند. کودک از هر یک از والدین دو نوع از این ژنها را میگیرد. چهار نوع آلفا تالاسمی وجود دارند:
- حامل: این امر به دلیل از دست دادن یک ژن یا تغییر ژن در آلفا تالاسمی ایجاد میشود. وقتی این اتفاق میافتد، کودک ناقل است. ناقلین معمولاً علائمی ندارند اما میتوانند شرایط را به فرزندان خود منتقل کنند.
- آلفا تالاسمی مینور: هموگلوبین بارت (که صفت آلفا تالاسمی نیز نامیده میشود). این وضعیت توسط دو ژن از دست رفته یا تغییر ژن ایجاد میشود. ممکن است کودک علائم و نشانههایی نداشته باشد یا کم خونی خفیفی داشته باشد که باعث احساس خستگی در او شود.
- بیماری هموگلوبین H: این امر در اثر سه ژن از دست رفته یا تغییر ژن ایجاد میشود. این میتواند باعث کم خونی کودک شود و عوارض جدی تری را ایجاد کند.
- آلفا تالاسمی ماژور: هیدروپس جنینی نیز نامیده میشود. این امر توسط چهار ژن از دست رفته یا تغییر ژن ایجاد میشود و جدی ترین شکل آلفا تالاسمی است. این میتواند به تولد نوزاد مرده یا مرگ نوزاد کمی بعد از تولد منجر شود.
بتا تالاسمی
این امر وقتی ایجاد میشود که در ژنهای سازنده پروتئینی به نام بتاگلوبین تغییراتی ایجاد شود. بتا گلوبین از دو ژن تشکیل شده است. کودک از هر پدر یا مادر یکی را میگیرد. سه نوع بتا تالاسمی وجود دارند:
- بتا تالاسمی مینور (ویژگی تالاسمی بتا نیز نامیده میشود): این وضعیت در اثر یک تغییر ژن ایجاد میشود و بیشتر افراد با این فرم هیچ علائم و نشانه ای ندارند یا ممکن است کم خونی خفیف داشته باشند. آنها میتوانند تغییر ژن را به فرزندان خود منتقل کنند.
- بتا تالاسمی اینترمدیا: این وضعیت در اثر دو تغییر ژن ایجاد میشود و به طور کلی باعث کم خونی خفیف میشود.
- بتا تالاسمی ماژور (کم خونی کولی نیز نامیده میشود): این جدی ترین شکل تالاسمی بتا است و در اثر دو تغییر ژن ایجاد میشود. بیشتر کودکان مبتلا به تالاسمی ماژور از بدو تولد سالم به نظر میرسند، اما در طی چند سال اول زندگی دچار کم خونی شدید میشوند. بدون درمان، آنها میتوانند به بیماری کبد، استخوان و مشکلات قلبی مبتلا شوند.
گاهی اوقات، تغییر ژن بتا تالاسمی میتواند همراه با تغییر ژن برای بیماری ژنتیکی دیگری به نام بیماری سلول داسی شکل (که SCD نیز نامیده میشود) رخ دهد. به این بیماری تالاسمی داسی شکل یا تالاسمی بتا S گفته میشود. SCD یک بیماری خونی است که باعث میشود گلبولهای قرمز خونی مانند C شکل بگیرند.

علت تالاسمی
تالاسمی بیماری ارثی است. این بدان معنا است که از طریق ژنها از والدین به کودک منتقل میشود. یک ژن بخشی از سلولهای بدن است که دستورالعملهایی برای نحوه رشد، ظاهر و عملکرد بدن شما ذخیره میکند. اگر فردی در خانواده شما به بیماری تالاسمی مبتلا باشد یا به آن مبتلا شود، میتوانید بگویید که سابقه خانوادگی تالاسمی داشته است.
گاهی اوقات دستورالعملهای موجود در ژنها تغییر میکنند. به این تغییر ژن یا جهش میگویند. تغییر ژن میتواند باعث شود که ژن به درستی کار نکند. همچنین میتواند باعث نقایص مادرزادی یا بیماری دیگری شود. والدین میتوانند ژن تغییر ژن تالاسمی را به فرزندان خود منتقل کنند.
اگر مبتلا به تالاسمی هستید یا سابقه خانوادگی آن را دارید، با یک مشاور ژنتیک صحبت کنید. این شخصی است که برای کمک به افراد در درک چگونگی عملکرد ژنها، نقایص مادرزادی و سایر شرایط پزشکی در خانوادهها و اینکه چگونه میتواند بر سلامتی فرد و کودکان تأثیر بگذارد، آموزش دیده است.
عوامل خطر تالاسمی
آلفا تالاسمی از والدین به فرزندان منتقل میشود. نحوه وراثت آن متفاوت و پیچیده است. اگر هر دو والدین نقص ژن داشته باشند، هر یک از فرزندان آنها خطر آلفا تالاسمی ماژور را دارند. آنها همچنین در معرض خطر ابتلا به بیماری هموگلوبین H و ناقل بودن هستند.
نقص ژن که باعث آلفا تالاسمی میشود، در افراد این مناطق بیشتر مشاهده میشود:
- کشورهای مدیترانه ای
- شمال آفریقا
- خاورمیانه
- هند
- آسیای مرکزی
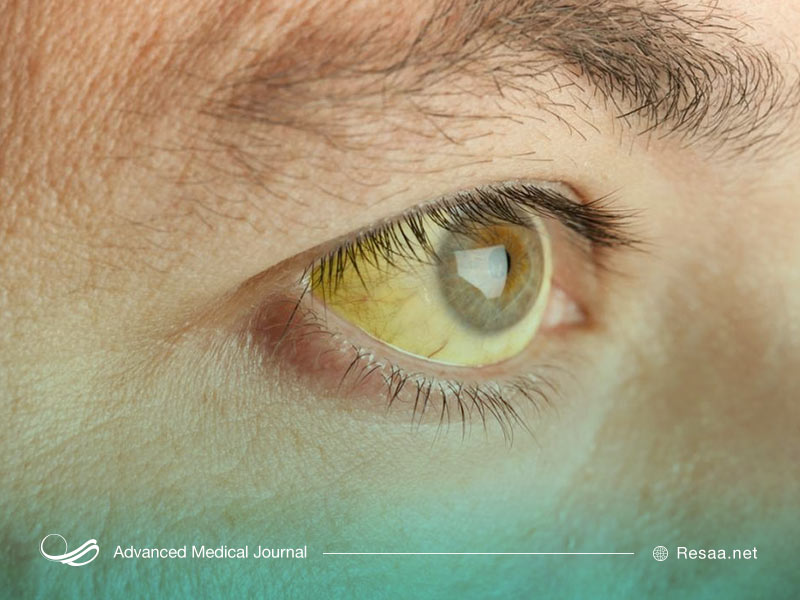
نشانهها و علائم تالاسمی
علائم تالاسمی بسته به نوع تالاسمی متفاوت هستند. نشانهها در بیشتر نوزادان مبتلا به تالاسمی بتا و برخی از انواع آلفا تالاسمی تا سن شش ماهگی نشان داده نمیشوند. بدین دلیل است که نوزادان نوع دیگری از هموگلوبین دارند که آن را هموگلوبین جنینی مینامند.
بعد از 6 ماه، هموگلوبین طبیعی شروع به جایگزینی نوع وابسته به جنین میکند و علائم ممکن است شروع شوند.
علائم این عارضه عبارتند از:
- زردی و پوست رنگ پریده
- خواب آلودگی و خستگی
- درد قفسه سینه
- دست و پا سرد
- تنگی نفس
- گرفتگی عضلات پا
- ضربان قلب سریع
- تغذیه ضعیف
- رشد به تأخیر افتاده
- سردرد
- سرگیجه و ضعف
- حساسیت بیشتر به عفونتها
ممکن است در اثر تلاش بدن برای تولید مغز استخوان بیشتر، تغییر شکل اسکلت به وجود آید. اگر آهن زیاد باشد، بدن سعی میکند آهن بیشتری را برای جبران آن جذب کند. آهن همچنین ممکن است در اثر انتقال خون تجمع یابد. آهن زیاد میتواند به طحال، قلب و کبد آسیب برساند. بیماران مبتلا به هموگلوبین H به احتمال زیاد دچار سنگ صفرا و بزرگ شدن طحال میشوند. بدون درمان، عوارض تالاسمی میتوانند منجر به نارسایی عضو شوند.

عوارض تالاسمی
تالاسمی شدید میتواند منجر به عوارض جدی به شرح زیر منجر شود:
- مشکلات استخوانی: تالاسمی میتواند باعث گسترش مغز استخوان شوند. وقتی مغز استخوان منبسط میشود، استخوانها پهن میگردند. ممکن است شکننده شده و راحت تر بشکنند.
- مشکلات قلبی: اشکال جدی تالاسمی میتوانند باعث مشکلات قلبی، از جمله نارسایی قلبی شوند.
- عفونت: افراد مبتلا به تالاسمی بیشتر از دیگران به عفونت مبتلا میشوند، به خصوص اگر طحال آنها برداشته شده باشد. طحال عضوی است که بالای شکم و زیر دندههای سمت چپ قرار دارد. این به بدن کمک میکند تا با عفونت مبارزه کرده و از شر سلولهای قدیمی و آسیب دیده خلاص شود.
- طحال بزرگ: اگر کودک به تالاسمی مبتلا است، طحال برای انجام کار خود بیشتر کار میکند. این باعث بزرگ شدن طحال میشود و میتواند کم خونی را بدتر کند. در صورت بزرگ شدن طحال ممکن است لازم باشد که برداشته شود.
- رشد کند: کودکان مبتلا به کم خونی ممکن است به آرامی رشد کرده و بلوغ دیررسی داشته باشند. بلوغ زمانی است که بدن فرد از کودکی به بزرگسالی تغییر میکند (معمولاً بین 8 تا 15 سالگی).
- آهن زیادی در خون وجود دارد: این میتواند در قلب، کبد و سایر اندامهای کودک مشکل ایجاد کند.
تشخیص تالاسمی
تالاسمی متوسط و شدید اغلب در دوران کودکی تشخیص داده میشوند، زیرا علائم آن معمولاً در 2 سال اول زندگی کودک ظاهر میگردند. برای تشخیص تالاسمی از آزمایشات مختلف خون استفاده میشود:
- شمارش کامل خون (CBC) که شامل اقدامات هموگلوبین و مقدار گلبولهای قرمز خون است. افراد مبتلا به تالاسمی دارای گلبول قرمز سالم کمتر و هموگلوبین کمتر از حد طبیعی هستند. کسانی که دارای صفت آلفا یا بتا تالاسمی هستند، ممکن است سلولهای قرمز خون کوچک تر از حد طبیعی داشته باشند.
- شمارش رتیکولوسیت (اندازه گیری گلبولهای قرمز جوان)، ممکن است نشان دهد که مغز استخوان تعداد کافی گلبول قرمز تولید نمیکند.
- مطالعات روی آهن نشان خواهد داد که آیا علت کم خونی، فقر آهن است یا تالاسمی.
- برای تشخیص تالاسمی بتا از الکتروفورز هموگلوبین استفاده میشود.
- آزمایش ژنتیک برای تشخیص آلفا تالاسمی استفاده میشود.
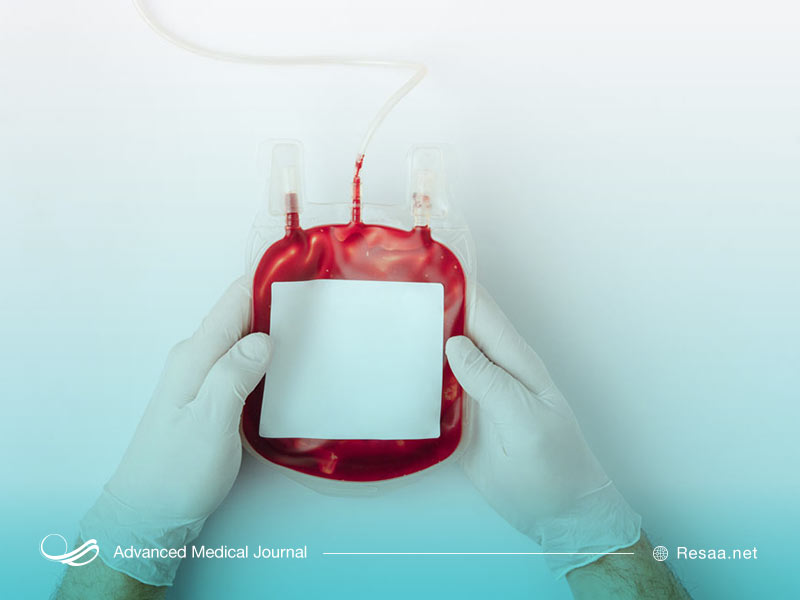
درمان تالاسمی
درمانهای استاندارد برای بیماران مبتلا به تالاسمی ماژور، انتقال خون و کلات آهن است. انتقال خون شامل تزریق گلبولهای قرمز خون از طریق ورید برای بازگرداندن سطح طبیعی سلولهای قرمز خون سالم و هموگلوبین است.
تزریق در بیماران با تالاسمی متوسط یا شدید، هر 4 ماه و در بیماران با بتا تالاسمی ماژور، هر 2 تا 4 هفته تکرار میشود. برای بیماری هموگلوبین H یا بتا تالاسمی اینترمدیا ممکن است به تزریق گاه به گاه (به عنوان مثال، در زمان عفونت) نیاز باشد.
کلات آهن حذف آهن اضافی از بدن است. خطری که در انتقال خون وجود دارد این است که میتواند باعث اضافه بار آهن شود، که در نتیجه باعث آسیب به سایر اندامها میشود. به همین دلیل، بیمارانی که به صورت مکرر تزریق میشوند نیز نیاز به درمان با کلات آهن دارند، که میتواند به صورت قرص تجویز شود.
مکملهای تغذیهای، به صورت مکملهای اسید فولیک و نظارت بر سطح B12 مهم هستند، زیرا این مواد مغذی از اجزای اصلی ساخت سلولهای خونی سالم هستند. پیوند مغز استخوان و سلولهای بنیادی از یک اهدا کننده مرتبط سازگار، تنها روشی است که میتواند تالاسمی را درمان کند و مؤثرترین روش درمانی است.
سازگار به این معنی است که اهدا کننده همان نوع پروتئینهایی را به نام آنتی ژنهای لوکوسیت انسانی (HLA) در سطح سلولهای خود، مانند شخصی که پیوند را دریافت میکند، دارد. پیوند مغز استخوان از یک خواهر یا برادر سازگار بهترین شانس را برای درمان دارد. با این حال، بیشتر بیماران مبتلا به تالاسمی فاقد اهدا کننده خواهر و برادر مناسب هستند.
پیوند مغز استخوان در بیمارستان انجام میشود. در عرض 1 ماه، سلولهای بنیادی مغز استخوان پیوندی شروع به ساخت سلولهای خونی جدید و سالم میکنند. با توجه به خطرات بالایی که پیوند مغز استخوان دارد، به طور معمول برای کسانی که دارای تالاسمی میل یا متوسط هستند، این روش توصیه نمیشود.

پیشگیری از تالاسمی
در حال حاضر نمیتوان از بروز تالاسمی پیشگیری کرد زیرا این یک بیماری خونی ارثی است (که از والدین به کودک منتقل میشود). اما با آزمایش ژنتیک میتوان ناقلین این اختلال را شناسایی کرد.
تالاسمی و زنان باردار
اگر شما و همسرتان هر دو ویژگیهایی از بیماری تالاسمی را داشته باشید، برای هر بارداری یک مورد وجود دارد:
- 25 درصد احتمال دارد که کودک به بیماری تالاسمی مبتلا شود.
- 25 درصد احتمال دارد که کودک سطح هموگلوبین طبیعی داشته باشد.
- 50 درصد احتمال دارد که کودک دارای ویژگی تالاسمی باشد.
زنان مبتلا به تالاسمی که نیاز به تزریق خون دارند، اغلب میزان ناباروری بیشتری دارند. با این حال، برخی از زنان مبتلا به این بیماری قادر به باردار شدن هستند.
اگر به تالاسمی مبتلا هستید و شریک زندگی تان ویژگی بیماری تالاسمی را داشته باشد، این احتمال وجود دارد که کودک این بیماری را به ارث ببرد. یک مشاور ژنتیک میتواند خطرات را برای شما و همسرتان توضیح دهد و گزینههای آزمایش را برای تعیین اینکه آیا نوزاد متولد شده تحت تأثیر قرار گرفته میگیرد یا خیر، پیشنهاد کند.
استرس بارداری میتواند علائم تالاسمی را بدتر کند. قلب و کبد در طول بارداری بسیار آسیب پذیر هستند، همچنین سیستم غدد درون ریز، هورمونهایی را در بدن ترشح میکند. هر یک از این سیستمها باید قبل و در طول بارداری از نزدیک کنترل شوند.
در دوران بارداری، حجم خون در بدن مادر به طور قابل توجهی افزایش مییابد. این میتواند منجر به کم خونی شود، که میتواند نیاز به انتقال خون را افزایش دهد و باعث میشود قلب برای رساندن خون به تمام بافتهای بدن بسیار سخت تر شود. حجم بیشتر خون در بدن مادر همچنین به میزان کار قلب اضافه میکند. بنابراین، زنان مبتلا به تالاسمی نیاز به بررسی عملکرد قلب خود قبل از بارداری دارند. در دوران بارداری ممکن است نیاز به انتقال خون منظمی داشته باشند تا میزان استرس قلب کاهش یابد.
افراد مبتلا به تالاسمی خطر ابتلا به دیابت نوع 1 را افزایش میدهند. استرس بارداری میتواند این شرایط را بدتر کند. دیابت باید قبل و در طول بارداری به خوبی کنترل شود.
اسید فولیک یک نیاز مهم تغذیه ای در هفتههای اولیه بارداری طبیعی است و در مورد زنان مبتلا به تالاسمی نیز همین مورد وجود دارد. علاوه بر کمک به جلوگیری از نقص لوله عصبی در نوزاد در حال رشد، اسید فولیک به کاهش خطر ابتلا به نوع خاصی از کم خونی مادر به نام کم خونی مگالوبلاستیک کمک میکند. سایر مواد مغذی و مکملها ممکن است طبق تعیین پزشک مورد نیاز باشند.
چشم انداز بیماران مبتلا به تالاسمی
بیماران مبتلا به تالاسمی خفیف میتوانند امید به زندگی طبیعی داشته باشند. بیمارانی که تالاسمی متوسط یا شدید دارند، تا زمانی که برنامه درمانی خود را دنبال میکنند (تزریق و درمان با کلات آهن) شانس زنده ماندن طولانی مدتی دارند. بیماری قلبی ناشی از اضافه بار آهن، علت اصلی مرگ در بیماران مبتلا به تالاسمی است. پیوند مغز استخوان ممکن است تالاسمی را درمان کند. بیماران مبتلا به تالاسمی ممکن است برای اصلاح مشکلات اسکلتی به جراحی نیاز داشته باشند.