سرخک (Measles) یک بیماری ویروسی است که بسیار مسری میباشد. عوارض سرخک ممکن است شدید باشد که انسفالیت (التهاب مغز) یکی از آنها است. آنتی ژنیک ویروس سرخک فقط در انسان یافت میشود. این بدان معنا است که اگر وضعیت ایمن سازی بدن بالا رود، ممکن است بتوان مانند آبله و فلج اطفال این بیماری را ریشهکن کرد. حتی اگر اکثر بیماران از عفونت بهبود یابند، این بیماری میتواند عوارض جدیتری را به همراه داشته باشد؛ با رسا همراه باشید.
فهرست مطالب
- 1 بیماری سرخک چیست؟ علائم و درمان آن در کودکان
- 2 علت بیماری سرخک
- 3 علائم و نشانههای سرخک
- 4 عوارض بیماری سرخک
- 5 تشخیص بیماری سرخک
- 6 درمان بیماری سرخک
- 7 پیشگیری بیماری سرخک
- 8 بیماری سرخک در زنان باردار
- 9 آیا در دوران بارداری سرخک به کودک منتقل میشود؟
- 10 احتمال انتقال سرخک به کودک در دوران بارداری چقدر است؟
- 11 چشم انداز بیماران مبتلا به سرخک
بیماری سرخک چیست؟ علائم و درمان آن در کودکان
سرخک یک بیماری ویروسی بسیار مسری است که در یک زمان تقریباً همه را قبل از 20 سالگی مبتلا میکند. اما با تولید واکسن و واکسیناسیون گسترده، سرخک به یک بیماری بسیار نادر تبدیل شده است. اگرچه این بیماری تقریباً نادر است، اما اخیراً شیوع بیشتری پیدا کرده است. این مورد اغلب در کودکان و بزرگسالانی اتفاق میافتد که واکسینه نشده یا واکسیناسیون ناقصی علیه سرخک انجام دادهاند.
دلیل اصلی افزایش تعداد موارد مبتلا به این عارضه، این است که برخی والدین نگران هستند که واکسن سرخک با واکسن اوریون و سرخچه (MMR) ترکیب شده که ممکن است باعث اوتیسم شود. مطالعات بزرگ نشان دادهاند که هیچ ارتباطی بین واکسن MMR و اوتیسم وجود ندارد و خطرات و عوارض ناشی از ابتلا به سرخک میتوانند بسیار جدی باشند. واکسن MMR بسیار بیخطر است و به هیچ وجه با اوتیسم ارتباطی ندارد.
در اوایل دهه 1960، بیش از نیم میلیون کودک سالانه آلوده به این ویروس میشدهاند. در سال 1963، کشف واکسن سرخک همه چیز را تغییر داد. امروزه، در حالی که هر سال موارد بسیار کمی از این بیماری در کشورهای پیشرفته رخ میدهد، اما سرخک سالانه حدود 20 میلیون نفر را آلوده میکند که نتیجه آن 140000 مرگ در سراسر جهان است.
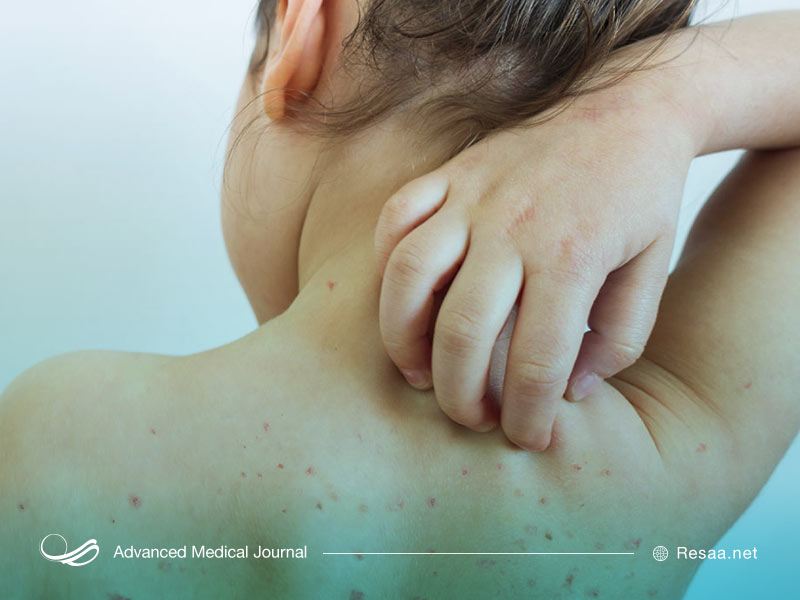
علت بیماری سرخک
سرخک به دلیل نوعی ویروس به نام پارامیکسو ایجاد میشود. این یک ویروس بسیار مسری است و در هنگام سرفه، نفس کشیدن یا عطسه فرد آلوده به صورت قطرات ریزی منتقل میشود. ویروس سرخک همچنین میتواند تقریباً دو ساعت در سطوح آلوده مانند دستگیرههای در و تلفن زنده بماند. تحقیقات نشان میدهند که تنها 10 درصد از افراد واکسینه نشده که در یک خانه مشترک با وجود این بیماری زندگی میکنند، از عفونت جلوگیری میکنند. علائم سرخک معمولاً تا هشت تا 12 روز پس از تماس با ویروس ظاهر نمیشوند.
علائم و نشانههای سرخک
به مدت یک یا دو هفته پس از عفونت، ویروس بدون ایجاد علائم تکثیر مییابد. به این دوره کمون (نهفتگی) گفته میشود. پس از آن علائمی مانند سرفه، تب، آبریزش بینی، قرمزی چشم و پارگی ظاهر میشوند. کودکان نیز ممکن است تحریک پذیر شوند.
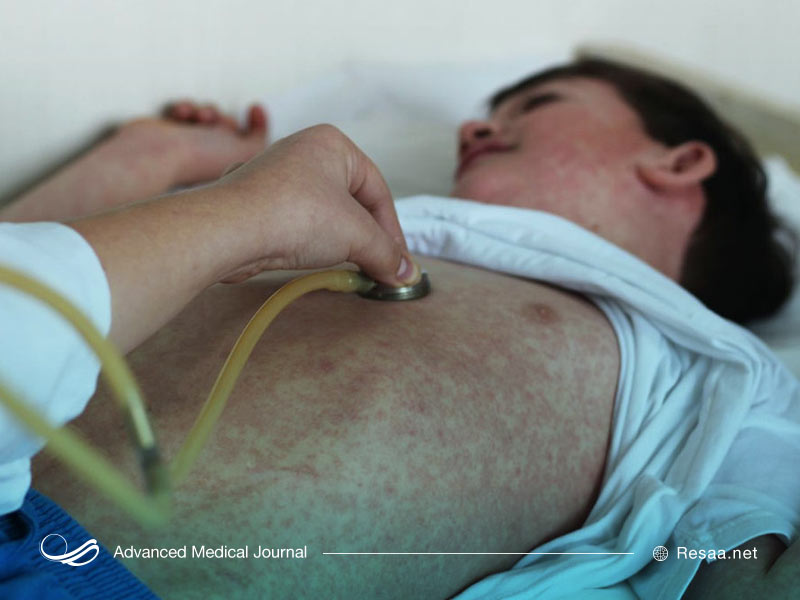
حدود دو روز پس از بروز علائم اولیه، لکههای کوچک، قرمز و نامنظمی با یک مرکز مایل به سفید یا مایل به آبی به نام لکههای کوپلیک در قسمت داخلی گونهها در نزدیکی دندانهای مولر ایجاد میشوند. حدود دو روز پس از ایجاد لکههای کوپلیک، یک جوش (لکههای بزرگ قهوه ای یا قرمز) در پشت گوشها و شاید در پیشانی و صورت ایجاد میشود و میتواند به تنه، بازوها و پاها گسترش یابد.

بثورات معمولاً ظرف پنج روز شروع به کمرنگ شدن میکنند، هنگامی که بثورات کاملاً از بین رفتند، ممکن است پوست کمی مایل به قهوهای به نظر برسد ولی پس از مدت کوتاهی لایههای بالایی پوست از بین میروند.
بثورات دردناک نیستند و خارش ندارند. برخی از افراد ممکن است حساسیت بیشتری به نور داشته باشند و چشمهای آنها قرمز و ملتهب شود. در اوج عفونت، تب معمولاً با دمای بدن تا 40 درجه سانتیگراد (104 درجه فارنهایت) ایجاد میشود.
سرخک حدود چهار روز قبل از بروز بثورات و حدود پنج روز پس از آن مسری است. بهتر است افراد مبتلا به سرخک از دیگران دوری کنند تا ویروس به آنها منتقل نشود.
این بیماری معمولاً یک دوره ساده و بدون عارضه را طی میکند، اما در مواردی خاص ممکن است مشکلاتی ایجاد شود. شایعترین عارضه ناشی از آن شامل ذات الریه، عفونت ریهها، به ویژه در افرادی که سیستم ایمنی ضعیفی دارند میباشند. این شایع ترین علت مرگ سرخک در کودکان خردسال است. دومین عفونت رایج که در نتیجه ویروس سرخک رخ میدهد، عفونت گوش میانی (اوتیت مدیا) است. این عفونتها میتوانند باعث کاهش شنوایی دائمی فرد شوند.
در حدود یک مورد از هر 1000 مورد، سرخک میتواند بر مغز تأثیر بگذارد و باعث انسفالیت شود. این اتفاق معمولاً در مراحل آخر عفونت، دو تا 14 روز پس از ایجاد بثورات رخ میدهد. متأسفانه هیچ درمانی برای آن وجود ندارد، اما برخی از افراد ممکن است خودشان بدون هیچ مشکلی بهبود یابند. با این حال، بسیاری از افراد با مشکلات دائمی مانند تشنج روبرو هستند.
در تعداد کمی از بیماران، ویروس میتواند در مغز استراحت کند و سالها بعد بیدار شود تا باعث عفونت مجدد و آسیب مغزی شود. این منجر به بیماری به نام پان انسفالیت اسکلروزان تحت حاد (SSPE) میشود که اغلب کشنده است. این وضعیت بسیار نادر است و حدود هفت تا 10 سال پس از عفونت ویروس سرخک رخ میدهد. سرخک همچنین میتواند عوارضی مانند هپاتیت (التهاب کبد) یا آپاندیسیت (التهاب آپاندیس) ایجاد کند. عوارض بسیار نادر شامل مشکلات قلبی و کلیوی میباشند. زنان بارداری که به سرخک مبتلا میشوند بیشتر در معرض سقط قرار دارند.
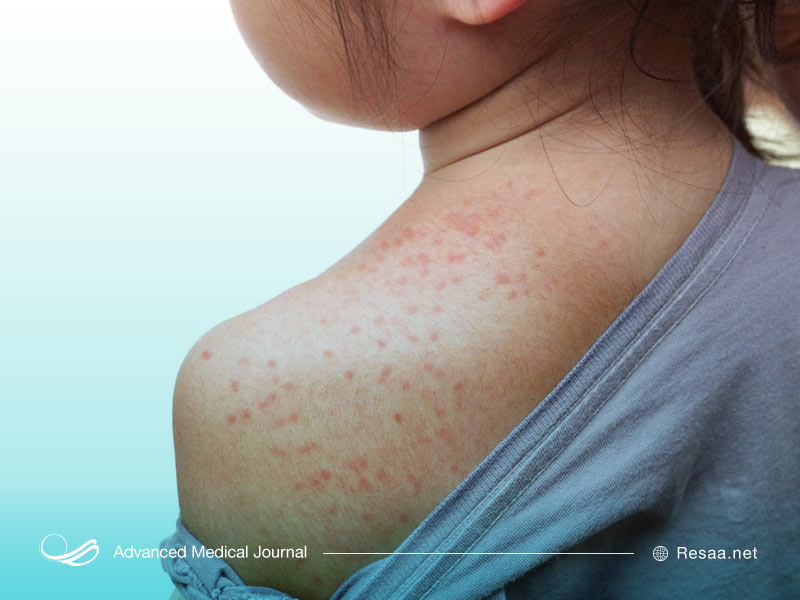
عوارض بیماری سرخک
عوارض زیادی در ارتباط با بیماری سرخک وجود دارند. برخی از آنها بسیار جدی هستند و بیشتر در کودکان خردسال یا بزرگسالانی که به این بیماری مبتلا میشوند، ظاهر خواهند شد. این موارد شامل ذات الریه، انسفالیت، عفونت گوش و آپاندیسیت است. ذات الریه و انسفالیت جدیترین عوارض سرخک بوده و عامل تهدید کنندهای برای زندگی هستند. انسفالیت نوعی التهاب در مغز است که میتواند منجر به تشنج، شنوایی کم و عقب ماندگی ذهنی شود. این عوارض در هر یک از 1000 کودک اتفاق میافتند.
تشخیص بیماری سرخک
تشخیص سرخک در اسرع وقت امری بسیار مهم است، زیرا بیماری در مراحل اولیه مسری است. پزشک برای کمک به تشخیص این بیماری، سابقه پزشکی بیمار را بررسی میکند و معاینه فیزیکی را انجام میدهد. علائم و نشانههای رایج مانند بثورات، تب، سرفه، عطسه و قرمزی چشم به راحتی قابل تشخیص و برای تشخیص سرخک مفید هستند.
اگر کسی که هرگز سرخک نداشته است و از علائم سرماخوردگی یا آنفولانزا شکایت داشته باشد، نگاه کردن به داخل دهان فرد میتواند چیزهای زیادی را بیان کند. لکههای کوچک، قرمز و نامنظمی به نام لکههای کوپلیک وجود دارند که در قسمت داخلی گونهها، نزدیک دندانهای آسیاب ایجاد میشوند. هر نقطه یک مرکز سفید یا مایل به آبی دارد.
لکههای کوپلیک نشانه مطمئنی از سرخک است و حدود دو روز پس از علائم اولیه، یعنی حدود دو روز قبل از ایجاد بثورات، ظاهر میشوند. پزشکان به محض مشاهده این لکهها در دهان، معمولاً با آزمایش خون یا بافت برای تشخیص مشکل ندارند، اما برای کمک به کنترل شیوع سرخک، این آزمایشات را برای اهداف بهداشت عمومی تجویز میکنند.
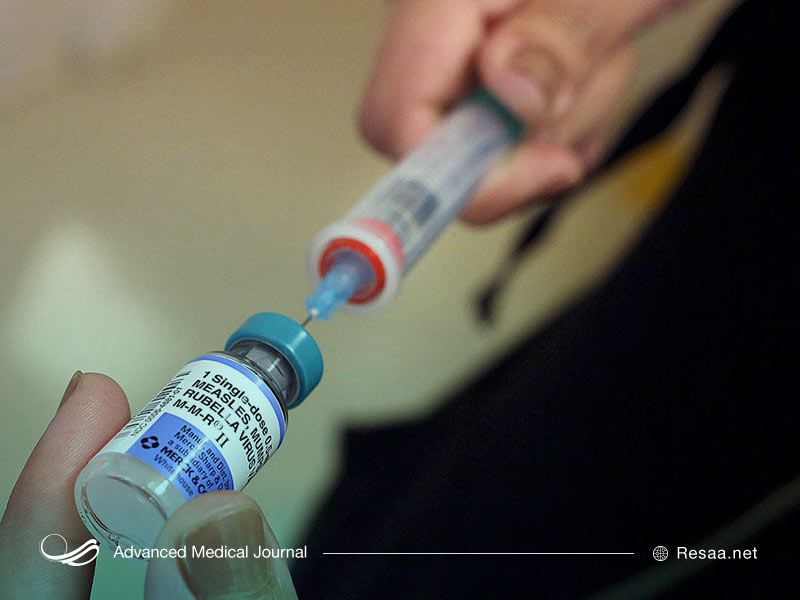
درمان بیماری سرخک
مانند سرماخوردگی، سرخک نیز یک عفونت ویروسی است که بدن با آن مقابله کرده و با گذشت زمان از بین میرود. هیچ دارویی وجود ندارد که بتواند ویروس را از بین ببرد، بنابراین تنها درمانهای مفید آنهایی هستند که به تسکین علائم کمک میکنند. به عنوان مثال، داروهایی مانند استامینوفن یا ایبوپروفن میتوانند تب و سایر علائم را کاهش دهند. داروهای سرفه یا گلودرد نیز ممکن است به از بین بردن این ویروس کمک کنند.
پزشکان ممکن است دوزهای بالای ویتامین A را برای کودکانی که مبتلا به سرخک هستند، به ویژه آنهایی که در معرض خطر جدی تری هستند، تجویز کنند. کودکان در معرض خطر کسانی هستند که به دلیل سرخک در بیمارستان بستری هستند و افرادی که سیستم ایمنی سرکوب شده و ضعیفی دارند، کمبود ویتامین A دارند یا اخیراً از کشورهایی که میزان مرگ و میر ناشی از سرخک در آنها زیاد است نقل مکان کرده اند.
بیش از 95 درصد از کودکان واکسینه شده به طور کامل در برابر این بیماری محافظت میشوند. تا آنجا که ما میدانیم، این یک محافظت مادام العمر است. در حدود 15 درصد از موارد، افراد ممکن است تقریباً 10 روز پس از واکسیناسیون به نوع بسیار خفیف و غیر مسری سرخک مبتلا شوند. این به این دلیل است که واکسن حاوی سویه ای زنده اما ضعیف شده از ویروس است.
برای مادرانی که قبلاً به این بیماری مبتلا شده اند، نوزادان تازه متولد شده آنها به دلیل انتقال آنتی بادیهای خاص از سیستم ایمنی بدن مادر، حدود یک سال محافظت میشوند. به همین دلیل، واکسن سرخک ممکن است در سال اول زندگی کودک عمل نکند. روش معمول در کودکان این است که یک بار در 12 تا 15 ماهگی واکسن بزنند و در 4 تا 6 سالگی قبل از حضور در مدرسه یک واکسن تقویت کنندگی بزنند. واکسن سرخک معمولاً همان داروی تزریقی که برای اوریون تجویز میشود و واکسن سرخچه، در آنچه معمولاً به عنوان واکسن MMR شناخته میشود.
این واکسن میتواند از بروز بیماری در افرادی که در معرض ویروس قرار گرفتهاند جلوگیری کند، اما این تزریق تنها در صورت قرار گرفتن طی 72 ساعت پس از ویروس، موثر واقع میشود. به طور کلی، واکسن سرخک به نوزادان کمتر از یک سال، زنان باردار یا افرادی که سیستم ایمنی بدن آنها به شدت آسیب دیده است، تزریق نمیشود. اگر یک زن باردار یا نوزاد تازه متولد شده در معرض ویروس سرخک قرار گیرند، در عوض به او گلوبولین سرم ایمنی تزریق میشود. این شامل آنتی بادیهای خاصی است که از بدن در برابر ویروس دفاع میکنند.
پیشگیری بیماری سرخک
واکسن MMR اغلب در دو نوبت تزریق میشود. اولین عکسبرداری در حدود 12 تا 15 ماهگی و دومی در حدود چهار یا پنج سالگی انجام میشود. اگر کودکی ایمن سازی نشده باشد، با دریافت واکسن ظرف سه روز از قرار گرفتن در معرض ویروس، میتواند از ابتلا به بیماری سرخک جلوگیری کند. همانطور که قبلا ذکر شد، نگرانی در مورد واکسن ایجاد کننده اوتیسم بی دلیل است و همه کودکان باید در برابر سرخک ایمن شوند. واکسن سرخک نباید به زنان باردار یا به افرادی که سرطان خون، لنفوم یا سیستم ایمنی ضعیف دارند، تزریق شود.
بیماری سرخک در زنان باردار
سرخک به ویژه در سه ماهه اول و دوم بارداری میتواند تهدیدی جدی برای بارداری فرد باشد. ابتلا به این بیماری در دوران بارداری، خطر ابتلا به موارد زیر را افزایش میدهد:
سندرم سرخک مادرزادی (CRS): این وضعیتی است که وقتی مادر در دوران بارداری سرخک را به کودک خود منتقل میکند اتفاق میافتد. این ممکن است باعث شود نوزاد با مشکلات قلبی، میکروسفالی، مشکلات بینایی، مشکلات شنوایی، ناتوانی ذهنی، مشکلات استخوانی، رشد و آسیب کبد و طحال متولد شود.
سقط جنین: این زمانی است که کودک قبل از 20 هفته بارداری در رحم میمیرد.
تولد نوزاد: این زمانی است که کودک پس از 20 هفته بارداری در رحم میمیرد.
زایمان زودرس: زایمان خیلی زود و قبل از هفته 37 بارداری اتفاق میافتد.
آیا در دوران بارداری سرخک به کودک منتقل میشود؟
بله، بهترین راه برای محافظت از کودک این است که مطمئن شوید از سرخک در امان هستید. ایمنی به معنای محافظت در برابر عفونت است. اگر در برابر عفونت ایمن باشید، به این معنی است که نمیتوانید به این عفونت مبتلا شوید. افراد بسیاری از ابتلا به سرخک ایمن هستند، زیرا یا در کودکی واکسینه شده اند یا در دوران کودکی به این بیماری مبتلا بوده اند.
یک آزمایش خون میتواند تشخیص دهد که فرد از سرخک مصون است یا خیر. اگر به فکر باردار شدن هستید و از ایمن بودن خود مطمئن نیستید، با ارائه دهنده خدمات بهداشتی در مورد آزمایش خون صحبت کنید. اگر از ابتلا به سرخک در امان نیستید، در اینجا کارهایی که میتوانید برای محافظت از کودک خود انجام دهید وجود دارند:
1- قبل از بارداری واکسن سرخک، اوریون و سرخک (MMR) را دریافت کنید. قبل از اقدام به باردار شدن، یک ماه صبر کنید.
2- در دوران بارداری، میتوانید در یک ویزیت قبل از تولد آزمایش شوید تا مطمئن شوید از سرخک ایمن هستید. اگر ایمنی ندارید، واکسن MMR در دوران بارداری توصیه نمیشود.
اما مواردی وجود دارند که میتوانید برای جلوگیری از آلوده شدن به سرخک انجام دهید:
- از هر کسی که به این عفونت مبتلا است دور بمانید.
- اگر با شخصی که به سرخک مبتلا شده است ارتباط نزدیکی داشتید، بلافاصله به پزشک خود اطلاع دهید.
- بعد از بارداری و پس از زایمان واکسیناسیون MMR را انجام دهید. محافظت در برابر عفونت به این معنی است که نمیتوانید کودک را قبل از اینکه واکسن MMR خود را در حدود 12 ماهگی انجام دهد، به او منتقل کنید. همچنین از انتقال سرخک به کودک در بارداری آینده جلوگیری میکند.
احتمال انتقال سرخک به کودک در دوران بارداری چقدر است؟
احتمال ابتلا به سرخک در کودک در ابتدای بارداری بیشتر است و احتمال انتقال به شرایط زیر بستگی دارد:
- اگر در 12 هفته اول بارداری به سرخک مبتلا شوید، احتمال ابتلای کودک به هشت تا 9 از 10 (85 درصد) میرسد.
- اگر در هفته 13 تا 16 بارداری به سرخک مبتلا شوید، احتمال ابتلای کودک به یک در دو (50 درصد) میرسد.
- اگر در پایان یا سه ماهه دوم بارداری یا دیرتر به سرخک مبتلا شوید، احتمال ابتلای کودک در هر یک از چهار (25 درصد) وجود دارد.
چشم انداز بیماران مبتلا به سرخک
نتیجه نهایی اکثر موارد سرخک بسیار عالی است. با عبور از بیماری، فرد در برابر ابتلا دوباره به آن محافظت میشود. در مواردی که عوارض شدیدی وجود داشته باشند، احتمال بروز مشکلات طولانی مدت نیز وجود دارد. اما مهم است که بیماری به سرعت مورد درمان قرار گیرد.
منابع: