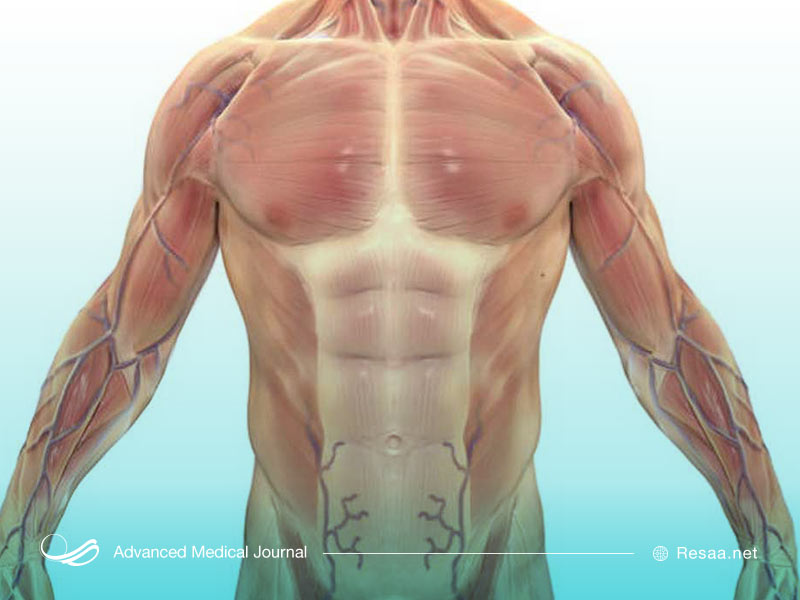
بیش از 30 بیماری دیستروفی عضلانی وجود دارند که باعث ضعف دائمی عضلات میشوند. این بیماری در خانوادهها به صورت ارثی شیوع بیشتری دارد. بسته به نوع، دیستروفی عضلانی ممکن است در بدو تولد وجود داشته باشد یا در دوران کودکی یا بزرگسالی ظاهر شود. انواع گوناگون این بیماری روی عضلات قسمتهای مختلف بدن تأثیر میگذارند. برخی درمانها وقتی میتوانند به فرد کمک کنند، اما در واقع این بیماری به طور کامل از بین نمیرود. با این حال، برای شناخت بیشتر بیماری دیستروفی عضلانی با مقاله دیگری از رسا همراه باشید.
فهرست مطالب
بیماری دیستروفی عضلانی (MD) چیست؟
دیستروفی عضلانی، به گروهی با بیش از 30 بیماری ارثی (ژنتیکی) اشاره دارد که باعث ضعف عضلات میشوند. این شرایط نوعی از نزدیک بینی، بیماری عضلات اسکلتی است. با گذشت زمان، عضلات کوچک و ضعیف میشوند و بر توانایی فرد در پیاده روی و انجام فعالیتهای روزانه مانند مسواک زدن تأثیر میگذارد. این بیماری همچنین میتواند قلب و ریهها را نیز درگیر کند.
برخی از اشکال دیستروفی عضلانی در بدو تولد آشکار میشوند یا در دوران کودکی بروز میکنند، همچنین بعضی از اشکال بعداً در بزرگسالی ظاهر میشوند. در حال حاضر، درمانی برای این بیماری یافت نشده است.
انواع دیستروفی عضلانی
بیش از 30 نوع مختلف دیستروفی عضلانی وجود دارند. برخی از اشکال متداول عبارتند از:
دیستروفی عضلانی دوشن (DMD): این نوع از این بیماری، تمایل دارد که پسرهای بین دو تا پنج سال را تحت تأثیر قرار دهد، اما دختران نیز میتوانند به آن مبتلا شوند. ممکن است که متوجه شوید، فرزندتان در حال دویدن، پیاده روی یا پریدن، با سختی مواجه میشود. پیشرفت این بیماری، میتواند بر قلب و ریههای کودک تأثیر بگذارد. DMD شایعترین شکل دیستروفی عضلانی است. تقریباً شش نفر از 100000 کودک در آمریکای شمالی و اروپا مبتلا به این نوع بیماری هستند.
دیستروفی عضلانی بکر (BMD): دومین دیستروفی عضلانی است. علائم BMD در هر زمانی ممکن است بین سنین پنج تا 60 سال ظاهر شوند، اما علائم آن به طور معمول در سالهای نوجوانی بروز میکنند. احتمال ابتلا به این نوع بیماری، در مردان بیشتر است. این بیماری بر روی عضلات لگن، ران و شانه و در نهایت قلب نیز تأثیر میگذارد. تقریباً 00018 تا 300000 نفر از پسران و آقایان در در تمام جهان به این بیماری مبتلا هستند.
دیستروفی ماهیچهای فاشیو اسکاپولو هومورال (FSHD): سومین دیستروفی عضلانی بسیار شایع است. این بیماری بر روی عضلات صورت، شانه و بازوها تأثیر میگذارد. علائم ناشی از این بیماری، تا قبل از 20 سالگی ظاهر میشوند. حدود چهار نفر از 100000 نفر در در تمام جهان به این نوع از این بیماری مبتلا هستند.
دیستروفی میوتونیک مادرزادی (CMD): دیستروفی میوتونیک مادرزادی، در بدو تولد ظاهر میشود. ممکن است یک نوزاد دارای عضلات ضعیف، ستون فقرات خمیده و مفاصل بسیار سفت یا سُست باشد. کودکان مبتلا به CMD ممکن است ناتوانی در یادگیری، تشنج و مشکلات بینایی داشته باشند.
دیستروفی عضلانی ایمری درایفوس (EDMD): این نوع بیماری تمایل به ظهور در کودکان را دارد. علائمی مانند، ضعیف شدن شانهها، بازوها و ماهیچههای ساق پا در 10 سالگی ظاهر میشوند. همچنین بر قلب نیز تأثیر میگذارد.
دیستروفی عضلانی لیمب گیردل (LGMD) : این بیماری روی عضلات نزدیک به بدن از جمله شانهها و باسن تأثیر میگذارد. این بیماری افرادی با هر سنی را تحت تأثیر قرار میدهد. تقریباً از هر 100000 نفر در تمام دنیا، دو نفر به آن مبتلا هستند.
دیستروفی میوتونیک: افراد مبتلا به دیستروفی میوتونیک، برای آرام کردن عضلات خود مشکل دارند. این بیماری بر قلب و ریهها نیز تأثیر میگذارد. این نوع بیماری اکثرا در بزرگسالان اروپایی دیده میشود و تقریباً در هر 10 نفر، 100000 نفر رخ میدهد.
دیستروفی عضلانی اوکولوفارنکس (OPMD): دیستروفی عضلانی اوکولوفارنکس، نوعی نادر از دیستروفی عضلانی است که باعث ضعیف شدن عضلات در پلکها و گلو میشود. علائمی مانند افتادگی پلک (پتوز) و مشکل در بلع (دیسفاژی) اغلب بین سنین40 و 60 ظاهر میشوند. حدود یک در هر 100000 نفر مبتلا به OPMD هستند.
علت دیستروفی عضلانی
در بیشتر موارد، دیستروفی عضلانی (MD) در خانوادهها به صورت ارثی میباشد. این بیماری معمولاً پس از به ارث بردن یک ژن معیوب از یک یا هر دو والدین ایجاد میشود. این بیماری ناشی از جهش (تغییرات) در ژنهای مسئول ساختار و عملکرد عضلات سالم است. جهش بدان معنا است که سلولهایی که باید عضلات را حفظ کنند، دیگر نمیتوانند نقش خود را ایفا کنند و در نهایت منجر به ضعف عضلات و ناتوانی پیشرونده میشوند.
وراثت دیستروفی عضلانی
هر فردی دو نسخه از هر ژن را دارد (به استثنای کروموزومهای جنسی)، یک نسخه را از یک والدین به ارث میبرید و نسخه دومی را از والدین دیگر. اگر یک یا هر دو والدین، ژن جهش یافته داشته باشند، باعث MD میشود و میتوانند آن را به فرزند هم منتقل کنند. بسته به نوع خاص MD، این شرایط میتواند به موارد زیر نام گذاری شوند:
- اختلال ارثی مغلوب
- اختلال ارثی غالب
- اختلال مرتبط با جنس (X)
در چندین مورد، جهش ژنتیکی که باعث این بیماری میشود نیز، میتواند به عنوان یک رویداد جدید در خانواده شناخته شود. این به عنوان یک جهش خود به خود شناخته میشود.
یک اختلال ارثی مغلوب
اگر یک اختلال ارثی مغلوب دارید، به این معنی است که فرد یک نسخه تغییر یافته از ژن را به ارث برده است که باعث ایجاد بیماری از والدین میشود (هر دو نسخه از ژن فرد تغییر یافته است). اگر كودك فقط یک نسخه تغییر یافته ژن را از والدین به ارث برده باشد، آنها ممکن است حامل بیماری باشند. این بدان معناست که آنها تحت تأثیر قرار نمیگیرند، مگر اینکه یکی از شرکای زندگی حامل این ژن باشد.
اگر والدین هر دو نسخه تغییر یافته ژن ایجاد کننده بیماری را داشته باشند، ممکن است انتقال بیماری به شکل زیر باشد:
- یک در چهار کودک شانس این را دارند که فرزندشان MD داشته باشد.
- از یک در چهار کودکان شانس این را دارند که سالم باشند. اما ژن معیوب مادر را به همراه خواهند داشت.
- یک در چهار کودک شانس این را دارند که سالم باشند. اما ممکن است ژن معیوب پدر را به همراه دارد.
- یک در چهار کودک شانس این را دارند که سالم باشد. هیچ ژن جهش یافتهای را به ارث نمیبرد.
یک اختلال ارثی غالب
یک اختلال ارثی غالب بدان معنی است که فرد تنها باید ژن جهش یافته را از یک والدین به ارث ببرد، تا تحت تأثیر بیماری قرار بگیرد. این بدان معنا است که اگر فرزندی به همراه یک شریک زندگی بیتأثیر داشته باشید، هنوز 50 درصد احتمال دارد که فرزندتان این بیماری را گسترش دهد. انواع MD که از این طریق به ارث برده میشوند شامل دیستروفی میوتونیک و برخی از انواع دیستروفی عضلانی کمر و پائین تنه است.
یک اختلال وابسته به جنس (X)
کروموزومها ساختارهای DNA و طولانی دارند. یک نر دارای یک کروموزوم جنسی X و یک Y و یک زن دارای دو کروموزوم X است. یک اختلال مرتبط با جنس، در اثر جهش در یک ژن روی کروموزوم X ایجاد میشود. از آنجا که نرها فقط یک کپی از هر ژن روی کروموزوم X دارند، در صورت جهش یکی از آن ژنها، تحت تأثیر بیماری قرار میگیرند. از آنجا که زنان دارای دو نسخه از کروموزوم X هستند، احتمال ابتلا به آنها با X مشکلات کمتری دارد، زیرا نسخه معمولی کروموزوم معمولاً میتواند نسخه تغییر یافته را پوشش دهد. زنان هنوز هم میتوانند تحت تأثیر اختلالات مرتبط با X قرار گیرند، اما معمولاً این بیماری از زمانی که تغییر ژن در یک مرد مبتلا وجود دارد، شدیدتر است. انواع MD که به این روش به ارث رسیده است شامل دیستروفی ماهیچهای دوشن و دیستروفی عضلانی بکر است، به همین دلیل این شرایط در مردان شایعتر و شدیدتر هستند.
جهشهای خود به خودی ژن
جهشهای ژنتیکی خود به خود، گاه میتوانند باعث MD شوند. این جایی است که ژنها بدون هیچ دلیل واضحی جهش مییابند و نحوه عملکرد سلولها را تغییر میدهند. جهشهای ژنتیکی خود به خود، باعث میشوند که MD در افرادی که سابقه خانوادگی از این بیماری ندارند، ایجاد شوند. راه دیگری که کودک بدون سابقه خانوادگی میتواند تحت تأثیر آن قرار بگیرد، زمانی است که شرایط رو به زوال است. جهشهای ژنی ممکن است در هر دو طرف خانواده وجود داشته باشند، اما ممکن است تا به حال هیچ کس را تحت تأثیر قرار ندهد، تا زمانی که کودک نسخهای از ژن تغییر یافته را از والدین به ارث ببرد.
ژنها و کروموزوم
ژنها واحدهای DNA هستند که بسیاری از خصوصیات بدن مانند، رنگ مو و چشم را تعیین میکنند. ژنها در رشتههایی به نام کروموزوم یافت میشوند. هر سلول بدن حاوی 23 جفت کروموزوم است که ژنهایی را که فرد از والدین خود به ارث میبرد را به ارث میبرند. یک کروموزوم از هر زوجی، یکی از مادر و دیگری از پدر به ارث میرسد.
نشانهها و علائم دیستروفی عضلانی
ضعف عضلانی، نشانه اصلی دیستروفی عضلانی است. بسته به نوع، این بیماری بر ماهیچهها و قسمتهای مختلف بدن تأثیر میگذارد. علائم دیگر دیستروفی عضلانی عبارتند از:
- عضلات پای بزرگ شده
- مشکل در راه رفتن یا دویدن
- راه رفتن غیرمعمول مانند، سنگین راه رفتن
- مشکل در بلع غذا
- مشکلات قلبی مانند آریتمی و نارسایی قلبی (کاردیومیوپاتی)
- ناتوانی در یادگیری
- اتصالات سفت یا سست
- درد عضلانی
- ستون فقرات خمیده (اسکولیوز)
- مشکلات تنفسی
پیشگیری دیستروفی عضلانی
متأسفانه هیچ کاری نمیتوانید انجام دهید تا از ایجاد دیستروفی عضلانی جلوگیری کنید! اگر به این بیماری مبتلا هستید، این مراحل فقط میتوانند کمک کنند تا کیفیت زندگی بهتری داشته باشید:
- برای جلوگیری از سوء تغذیه، یک رژیم غذایی سالم بخورید.
- برای جلوگیری از کم آبی و یبوست مقدار زیادی آب بنوشید.
- تا حد امکان ورزش کنید.
- برای جلوگیری از چاقی وزن متناسب خود را حفظ کنید.
- برای محافظت از ریهها و قلب، سیگار را ترک کنید.
- واکسنهای آنفولانزا و ذات الریه را حتماً بزنید.
درمان دیستروفی عضلانی
محققان هنوز به دنبال راهی برای درمان دیستروفی عضلانی هستند. علائم بیماری با گذشت زمان بدتر میشوند، اما این روشهای درمانی میتوانند به فرد کمک کنند:
- درمانهای جسمی و حرفهای باعث تقویت و کشش عضلات میشوند. این روشهای درمانی میتوانند به فرد در حفظ عملکرد و دامنه حرکتی او کمک کنند.
- گفتار درمانی به کسانی که مشکل در بلع دارند، کمک بسیاری میکند.
- کورتیکواستروئیدها، مانند پردنیزولون و دفلازاکورت، ممکن است، روند پیشرفت بیماری را کند کنند.
- جراحی، تنش موجود در عضلات منقبض شده را کاهش میدهد و انحنای ستون فقرات (اسکولیوز) را اصلاح میکند.
- دستگاههای کمک کننده قلب مانند دستگاههای ضربان ساز، مشکلات ریتم قلب و نارسایی قلبی را درمان میکنند.
- وسایل پزشکی مانند واکرها و صندلیهای چرخدار میتوانند تحرک را بهبود ببخشند.
- مراقبتهای تنفسی به نفس کشیدن فرد کمک میکنند.
عوارض دیستروفی عضلانی
دیستروفی عضلانی، برعضلات قلب و ریه تأثیر میگذارد. با پیشرفت این بیماری، فرد مستعد ابتلا به این موارد میشود:
- مشکلات قلبی مانند آریتمی و نارسایی قلبی
- عفونتهای تنفسی، از جمله پنومونی
- مشکلات تنفسی
- مسدود شدن
تأثیر دیستروفی عضلانی بر زنان باردار
زنان مبتلا به دیستروفی عضلانی، میتوانند حاملگی سالمی را داشته باشند. از آنجا که این بیماری، ارثی میباشد، ممکن است بخواهید قبل از بارداری، با یک مشاور ژنتیک صحبت کنید. در دوران بارداری، پزشک معالج، از نزدیک سلامت فرد را بررسی میکند تا از این عوارض جلوگیری کند:
- افزایش ضعف عضلات و تحرک محدود به دلیل افزایش وزن
- مشکلات تنفسی به دلیل فشار اضافه بر ریهها
- فشار قلب
- سقط جنین (از بین رفتن بارداری قبل از رشد کامل کودک)
- زایمان زودرس قبل از هفته 37 بارداری
- نوزاد با وزن کم، وزن کمتر از پنج پوند، هشت اونس
تشخیص دیستروفی عضلانی
روشهای مختلفی برای تشخیص انواع مختلف دیستروفی عضلانی (MD) قابل استفاده است که بستگی به سنی که این علائم شروع شدهاند، دارد. تشخیص برخی از مراحل زیر را شامل میشوند:
- بررسی علائم
- بحث در مورد تاریخچه خانوادگی این بیماری
- معاینه ی جسمی
- آزمایش خون
- آزمایشات الکتریکی روی اعصاب و ماهیچهها
- بیوپسی عضلانی (جایی که نمونه ای از بافت برای آزمایش برداشته میشود)
در وهله اول، اگر شما یا فرزندتان علائم بیماری MD را دارید، به پزشک معالج خود مراجعه کنید. در صورت لزوم، پزشک معالج ممکن است شما را برای آزمایشهای بیشتر به بیمارستان ارجاع دهد.
پزشک معالج باید درباره علائم MD که فرد یا فرزندانش به آن مبتلا هستند و چه زمانی شروع به ظهور کرده اند، آگاهی داشته باشد. به عنوان مثال، فرزندان ممکن است:
- بالا رفتن از پلهها برایشان مشکل باشد.
- قادر به ورزش مانند گذشته نباشند.
- بلند کردن اجسام برایشان دشوار باشد.
شناسایی اولین علائم و تعیین اینکه کدام ماهیچهها درگیر هستند، به ویژه در تشخیص انواع مختلف MD مفید است.
پزشک معالج، هنگام بررسی فرزندتان به موارد زیر نگاه میکند:
- طرز ایستادن فرزند
- طرز راه رفتن فرزند، کودکان مبتلا به دیستروفی عضلانی دوشن، اغلب مشکل در راه رفتن دارند. بعداً، آنها ممکن است تمایل به ایستادن و راه رفتن در قسمت جلوی پای خود را داشته باشند، که پاشنههای آنها از زمین فاصله میگیرند.
- آیا فرزند دارای منحنی مبهم درونی، از قسمت تحتانی کمر خود است. اصطلاح پزشکی برای این مشکل، گودی کمر یا لوردوز است، اگرچه بعضی اوقات، بازگشت به عقب نیز خوانده میشود.
- آیا فرزندتان دارای انحنای جانبی ستون فقرات است که به اسکولیوز معروف است.
- عضلات ساق پا در مقایسه با سایر عضلات بزرگ به نظر میرسند.
- سابقه خانوادگی ناشی از بیماری دیستروفی عضلانی
اگر سابقه ای بیماری در خانواده وجود داشته باشد، بحث در مورد آن با پزشک عمومی مهم است. این میتواند به تعیین نوع MD فرد یا فرزندانش کمک کند.
آزمایش خون
ممکن است یک نمونه خون از ورید در بازوی فرد یا کودک گرفته شود، تا آن را برای تست کراتین کیناز (پروتئینی که معمولاً در فیبرهای عضلانی یافت میشود)، مورد آزمایش قرار دهند. هنگامی که فیبرهای عضلانی آسیب میبینند، کراتین کیناز درون خون آزاد میشود. آسیب عضلانی ناشی از برخی از انواع MD بدان معنی است که، سطح کراتین کیناز در خون اغلب بیشتر از حد طبیعی است. یک نمونه خون نیز ممکن است برای آزمایش ژنتیک استفاده شود و این گاهی اوقات علت بروز مشکلات عضلات را بدون نیاز به بیوپسی عضله مشخص میکند.
بیوپسی عضلات
بیوپسی عضلانی، شامل از بین بردن یک نمونه کوچک از بافت ماهیچه از طریق یک برش کوچک یا استفاده از سوزن توخالی است، بنابراین میتوان آن را تحت میکروسکوپ معاینه کرد و برای پروتئینها آزمایش کرد. بسته به نوع این بیماری، معمولاً نمونه آن از پا یا بازو گرفته میشود. تجزیه و تحلیل پروتئین در ماهیچه میتواند مشخص کند که کدام ژن باعث ایجاد این بیماری میشود و نوع آن را نیز مشخص میکند. بررسی بافت ماهیچهای در زیر میکروسکوپ، همچنین میتواند به تشخیص دیستروفی عضلانی لیمب گیردل نیز، کمک کند. ماهیچه سالم از بافت نزدیک به هم و کاملاً بسته تشکیل شده است.
تستهای دیگر
از تست دیگر میتوان برای اطلاع بیشتر در مورد شیوع و میزان هرگونه آسیب عضلانی استفاده کرد. این به پزشک کمک میکند تا نوع MD را تشخیص دهد یا تأیید کند. برخی از آزمایشات شامل موارد زیر هستند:
- مطالعات هدایت عصبی و الکترومیوگرافی (EMG): آزمایشهای که برای بررسی فعالیت الکتریکی اعصاب و عضلات در حالت استراحت است.
- اسکن MRI: آزمایشی که از یک میدان مغناطیسی قوی و امواج رادیویی برای تولید تصاویر دقیق از قسمت داخلی بدن استفاده میکند. این میتواند به شناسایی عضلات آسیب دیده کمک کند و همچنین میزان آسیب عضلات را نیز شناسایی کند.
- سی تی اسکن: شامل یک سری پرتوهای ایکس برای ایجاد یک تصویر دقیق از قسمت داخلی بدن است که هرگونه آسیب عضلانی را نشان میدهند.
- اشعه X قفسه سینه: این روشی است که میتواند برای یافتن مشکلات تنفسی یا علائم قلبی مفید باشد.
- الکتروکاردیوگرام (ECG): جایی که الکترودها (دیسکهای فلزی مسطح) برای اندازه گیری فعالیت الکتریکی قلب، به بازوها، پاها و قفسه سینه وصل میشوند.
چشم انداز بیماران مبتلا به بیماری دیستروفی عضلانی
چشم انداز بیماران به نوع دیستروفی عضلانی و میزان علائم آن بستگی دارد. دیستروفی عضلانی میتواند منجر به عوارض خطرناکی مانند مشکلات تنفسی و مشکلات قلبی شود. در گذشته، افراد مبتلا به این شرایط معمولاً بیشتر از 20 سالگی زنده نمیمانند، اما پیشرفت تحقیقات میتواند امیدوارکننده باشد. در حال حاضر متوسط امید به زندگی برای مبتلایان این عارضه، 27 سال است و با پیشرفت درمان ممکن است به مرور زمان بهبود یابد.
منابع: