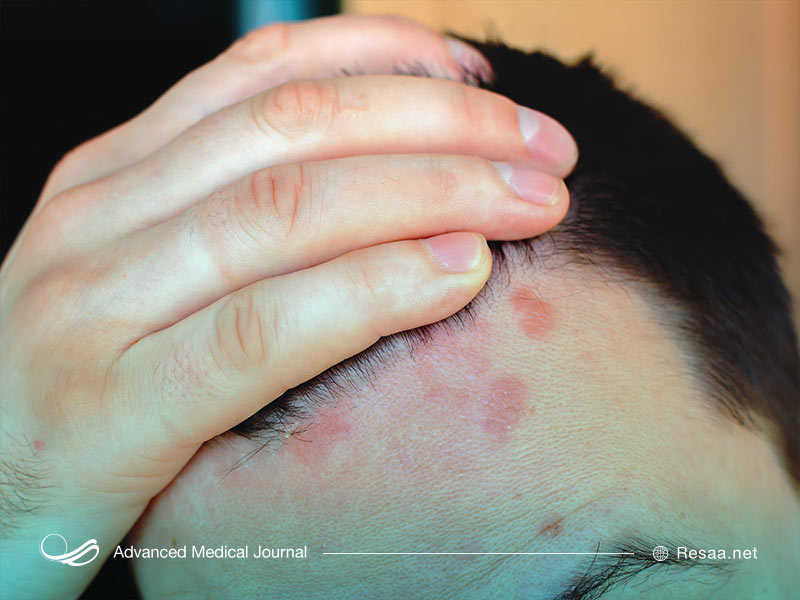
انواع بیماریهای پوستی
آکنه
آکنه، یک بیماری مزمن و التهابی پوست است که باعث ایجاد لک و جوش به خصوص روی صورت، شانهها، پشت، گردن، سینه و بازوها میشود.
جوشهای سرسفید، سر سیاه و به طور کلی جوشها، کیستها و ندولها، همه از انواع مشاهده شدهی آکنه هستند.
این وضعیت، شایعترین بیماری پوستی در ایالات متحده است که سالانه 50 میلیون آمریکایی را تحت تأثیر قرار میدهد.
به طور معمول این بیماری در دوران بلوغ، زمانی که غدد چربی فعال میشوند، رخ میدهد اما در هر سنی ممکن است ایجاد شود. این بیماری خطرناک نیست اما میتواند جای زخم و جوشهای پوستی را به جای بگذارد.
این شرایط، غدد روغن تولید میکند و توسط هورمونهای مردانه تولید شده توسط غدد فوق کلیوی در مردان و زنان تحریک میشوند.
گزارشات حاکی از این است که حداقل 85 درصد از مردم در ایالات متحده، آکنه را بین سنین 12 تا 24 سال تجربه میکنند.
حقایق خاص در مورد آکنه
- آکنه، یک بیماری پوستی است که غدد چربی در پایه فولیکولهای مو را درگیر میکند.
- از هر 4 نفر، 3 نفر در سنین 11 تا 30 سال را درگیر میکند.
- این بیماری، خطرناک نیست اما میتواند جای زخم و جوش پوستی را به جای بگذارد.
- درمان این بیماری، بستگی به شدت و دوام آن دارد.
- عوامل خطر عبارتند از ژنتیک، چرخه قاعدگی، اضطراب و استرس، آب و هوای گرم و مرطوب، استفاده از مواد آرایشی مبتنی بر روغن، و فشردن جوشها.
درمانهای خانگی آکنه
درمانهای خانگی زیادی برای آکنه پیشنهاد شده است اما همه آنها توسط تحقیقات، تایید و پشتیبانی نمیشوند.
- داشتن یک رژیم غذایی
- استفاده از روغن درخت چای
- مصرف چای
- استفاده از مرطوبکنندهها
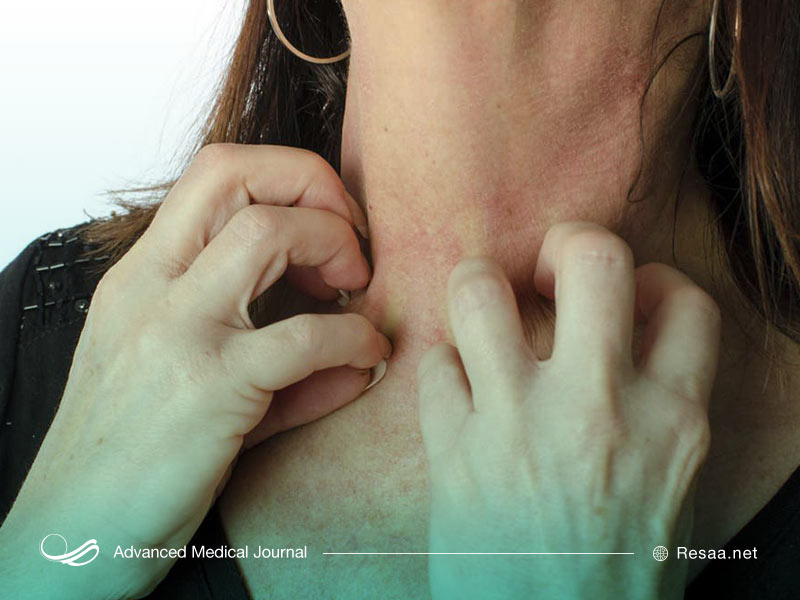
اگزما
اگر پوست شما خشک، خارشدار و قرمز است، این احتمال وجود دارد که شما اگزما (درماتیت آتوپیک “atopic dermatitis”) داشته باشید. این وضعیت، یک بیماری شایع پوستی است که مسری نیست. اگر آسم یا آلرژی دارید، در معرض خطر ابتلای بالاتری هستید. درمانهایی وجود دارند که علائم را مدیریت میکنند اما هیچ درمان قطعی برای این بیماری وجود ندارد. حدود 15 تا 20 درصد افراد در برخی مواقع اگزما یا شکل دیگری از درماتیت را تجربه میکنند.
اگزما چیست؟ چه شکلی است و چه حسی دارد؟
اگزما (که درماتیت آتوپیک نیز نامیده میشود) وضعیتی است که باعث بروز پوست خشک، قرمز، خارشدار و برآمده میشود. این وضعیت، یکی از انواع درماتیتها است. اگزما به عملکرد سد پوستی پوست شما آسیب میرساند. از دست دادن این عملکرد مانع، پوست شما را حساستر و مستعد ابتلا به عفونت و خشکی میکند.
اگزما به بدن شما آسیبی نمیرساند. این وضعیت، بدان معنا نیست که پوست شما کثیف یا عفونی است. درمانهایی وجود دارند که میتوانند به مدیریت علائم شما کمک کنند.
در لغت dermatitis، درم به معنای پوست و ایتیس به معنای التهاب است. این کلمه در کل به معنای “التهاب پوست” است. “اگزما” از کلمه یونانی “ekzein” به معنای “جوش خوردن” یا “شکستن” گرفته شده است.
اگزما (درماتیت آتوپیک) چقدر شایع است؟
به طور کلی گزارشات حاکی از این است که اگزما 15 میلیون آمریکایی را تحت تاثیر قرار میدهد. نوزادان، مستعد ابتلا به اگزما هستند و 10 تا 20 درصد به آن مبتلا خواهند شد. با این حال، تقریباً نیمی از این بیماری رشد میکند و گاها با افزایش سن، بهبود قابل توجهی مییابد.
اگزما، مردان و زنان را به طور مساوی درگیر میکند و در افرادی که سابقه شخصی یا خانوادگی آسم، آلرژیهای محیطی یا آلرژی غذایی دارند، شایعتر است.
اولین علائم اگزما، خارش و قرمزی است.
اگزما میتواند در هر نقطه از پوست شما ظاهر شود. به طور معمول این بیماری در نوجوانان و بزرگسالان روی دستها، گردن، آرنجها، مچ پا، زانوها، پاها و اطراف چشمها دیده میشود.
تبخال
ویروس هرپس سیمپلکس “herpes simplex virus” که با نام HSV نیز شناخته میشود، عفونتی است که باعث تبخال میشود. تبخال میتواند در قسمتهای مختلف بدن ظاهر شود اما بیشتر در ناحیه تناسلی یا دهان ظاهر میشود. دو نوع ویروس هرپس سیمپلکس وجود دارد:
HSV-1: در درجه اول باعث تبخال دهان میشود و به طور کلی مسئول ایجاد تبخال و تاولهای ناشی از تب در اطراف دهان و روی صورت است.
HSV-2: در درجه اول باعث تبخال تناسلی میشود و به طور کلی مسئول شیوع تبخال تناسلی است.
علت بروز هرپس سیمپلکس چیست؟
ویروس هرپس سیمپلکس یک ویروس مسری است که از طریق تماس مستقیم از فردی به فرد دیگر منتقل میشود. کودکان اغلب از تماس اولیه با بزرگسالان مبتلا به عفونت، HSV-1 را دریافت میکنند. سپس آنها ویروس را تا آخر عمر با خود حمل میکنند.
HSV-1 میتواند از فعل و انفعالات کلی مانند موارد زیر ایجاد شود:
- خوردن چیزی در ظرف مشترک
- اشتراک گذاشتن لوازم آرایشی بهداشتی مختص لب
- بوسیدن
ویروس در طول شیوع بیماری، سریعتر گسترش مییابد. تخمین زده میشود که 67 درصد از افراد 49 سال یا جوانتر به HSV-1 مبتلا هستند، اگرچه ممکن است هرگز شیوع بیماری را تجربه نکنند. همچنین اگر فردی که رابطه دهانی داشته، در طول این مدت دچار تبخال شده باشد، این احتمال وجود دارد که به تبخال تناسلی از نوع HSV-1 مبتلا شود.
HSV-2 از طریق انواع تماس جنسی با فردی که به HSV-2 مبتلا است، منتقل میشود. طبق گزارش آکادمی پوست آمریکا (AAD)، تخمین زده میشود که 20 درصد از بزرگسالان فعال جنسی در ایالات متحده به عفونت HSV-2 مبتلا هستند. عفونت HSV-2 از طریق تماس با زخم تبخال منتشر میشود. در مقابل، اکثر مردم HSV-1 را از فردی مبتلا به عفونت که بدون علامت است یا زخم ندارد، دریافت میکنند.
کهیر
کهیر “Hives” یک بثورات پوستی قرمز، برجسته و خارشدار است که گاهی اوقات توسط یک آلرژن ایجاد میشود. آلرژن، شرایطی است که واکنش آلرژیک ایجاد میکند.
این بیماری با نامهای urticaria، جوش، کهیر یا راش گزنه نیز شناخته میشود.
هنگامی که یک واکنش آلرژیک رخ میدهد، بدن پروتئینی به نام هیستامین آزاد میکند. هنگامی که هیستامین آزاد میشود، مایع رگهای خونی کوچکی که به عنوان مویرگها شناخته میشوند، نشت میکند. مایع در پوست جمع میشود و باعث ایجاد جوش میگردد.
کهیر، حدود 20 درصد از افراد را در دورهای از زندگی تحت تاثیر قرار میدهد.
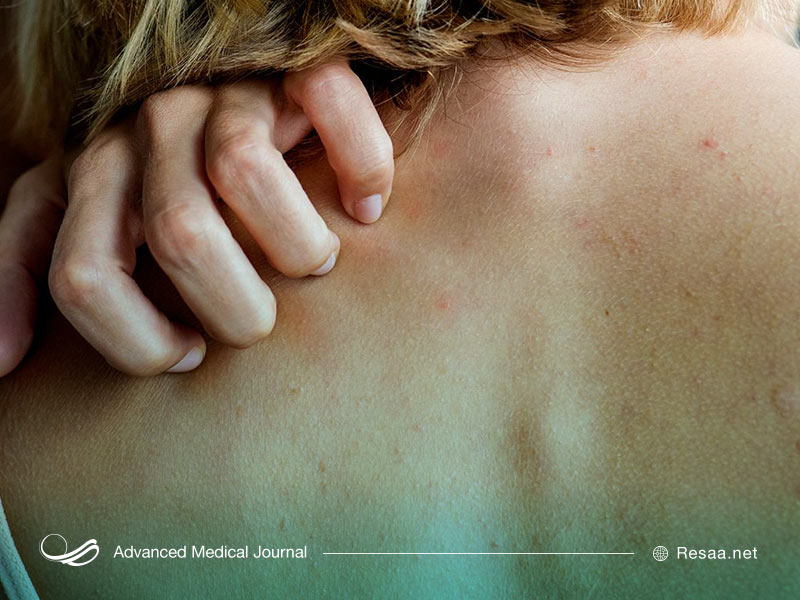
کهیر، جوشی است که به صورت یک واکنش آلرژیک ظاهر میشود.
کهیر، زمانی اتفاق میافتد که بدن به یک آلرژن واکنش نشان میدهد و هیستامین و سایر مواد شیمیایی را از زیر سطح پوست آزاد میکند.
هیستامین و مواد شیمیایی باعث التهاب و تجمع مایع در زیر پوست میشوند و نهایتا باعث ایجاد کهیر میگردند.
نمونههایی از محرکهای شناخته شدهی موثر بر روی بروز کهیر عبارتند از:
- داروها از جمله برخی آنتی بیوتیکها و داروهای ضد التهابی غیراستروئیدی (NSAIDs) مانند آسپرین و مهارکنندههای ACE که برای فشار خون بالا استفاده میشوند.
- غذاها مانند آجیل، صدف، مواد افزودنی غذایی، تخم مرغ، توت فرنگی و محصولات گندم
- عفونتها از جمله آنفولانزا، سرماخوردگی، تب و هپاتیت B
- عفونتهای باکتریایی از جمله عفونتهای دستگاه ادراری و گلودرد strep throat
- انگلهای روده
- دمای هوای بالا یا تغییرات دما
- دمای بالای بدن
- شپش حیوانات خانگی از سگ، گربه، اسب و غیره
- غبار
- سوسکها و ضایعات سوسک
- گرده
- برخی از گیاهان از جمله گزنه، پیچک سمی و بلوط سمی
- نیش حشرات
- برخی از مواد شیمیایی
- بیماری مزمن مانند بیماری تیروئید یا لوپوس
- قرار گرفتن در معرض نور خورشید
- آب روی پوست
- خراشیدن
- ورزش
در بیش از نیمی از موارد، مردم هرگز علت دقیق را پیدا نمیکنند.
کهیر مزمن ممکن است به عنوان یک پاسخ خود ایمنی شروع شود اما اینکه چرا اتفاق میافتد مشخص نیست.
زگیل
زگیلهای معمولی “wart”، تودههای پوستی کوچک و برجسته هستند که اغلب روی انگشتان یا دستها ایجاد میشوند. زگیلهای معمولی اغلب دارای الگویی از نقاط سیاه ریز هستند که از رگهای خونی کوچک و لختهشده تشکیل میشوند.
زگیلها توسط ویروس ایجاد میشوند و از طریق لمس منتقل میشوند. بعد از اینکه پوست شما در معرض ویروس قرار گرفت، ممکن است دو تا شش ماه طول بکشد تا زگیل ایجاد شود. به طور معمول زگیلهای معمولی بیضرر هستند و در نهایت خود به خود ناپدید میشوند. اما بسیاری از مردم تصمیم میگیرند آنها را بردارند زیرا زگیل را آزاردهنده یا شرمآور میدانند.
زگیلها معمولاً روی انگشتان یا دستهای شما ایجاد میشوند و به شکل زیر هستند:
- برآمدگیهای کوچک، گوشتی و دانهای
- به رنگ گوشت، سفید، صورتی یا خرمایی
- خشن و زمخت
- با نقاط سیاه رنگ که رگهای خونی کوچک و لخته شده در آنها وجود دارد
در شرایط زیر میتوانید به پزشک مراجعه کنید:
- زائدهها دردناک هستند یا ظاهر و رنگ آنها تغییر میکند
- شما سعی میکنید زگیلها را درمان کنید اما آنها باقی میمانند، گسترش مییابند یا عود میکنند
- رشد زگیلها آزاردهنده است و در فعالیتها اختلال ایجاد میکنند
- شما مطمئن نیستید که این برجستگی زگیل است یا خیر
- شما یک فرد بالغ هستید و زگیلهای متعددی دارید که ممکن است نشان دهنده عملکرد نادرست سیستم ایمنی باشد

عوامل خطرزا در زمان ابتلا به زگیل:
افرادی که در معرض خطر ابتلا به زگیلهای معمولی هستند عبارتند از:
- کودکان و بزرگسالان جوان زیرا ممکن است بدن آنها نسبت به ویروس ایمنی ایجاد نکرده باشد
- افرادی که سیستم ایمنی ضعیفی دارند، مانند افراد مبتلا به HIV/AIDS یا افرادی که پیوند عضو داشتهاند
به منظور کاهش خطر ابتلا به زگیل:
- از تماس مستقیم با زگیل خودداری کنید. این هشدار شامل زگیلهای خود شما نیز میشود.
- زگیل را نچینید، چیدن ممکن است ویروس را گسترش دهد.
- از سنگ سنباده، سنگ پا یا ناخن گیر مشترک که روی پوست و ناخنهای سالم خود استفاده میکنید، روی زگیلها استفاده نکنید. از سنباده یکبار مصرف استفاده کنید.
- ناخنهای خود را نجوید. زگیل بیشتر در پوستی که شکسته شده است ایجاد میشود.
- از مسواک زدن، قیچی کردن یا اصلاح نواحی که زگیل دارند خودداری کنید. اگر مجبور به اصلاح هستید، از تیغ برقی استفاده کنید.
خال
خال “nevus” یا mole، ناحیهای از رشد غیرطبیعی روی پوست است. برخی از خالها در هنگام تولد وجود دارند، در حالی که برخی دیگر در طول زندگی شما ایجاد میشوند. بسیاری از خالهایی که در بزرگسالی ایجاد میشوند به قرار گرفتن در معرض نور خورشید و تأثیرات آن بر تولید ملانین مربوط میشوند.
در حالی که بیشتر خالها به رنگ قهوهای هستند، برخی از آنها میتوانند به رنگهای مختلفی از جمله قرمز، صورتی و گوشتی باشند. برخی نیز ممکن است موهایی داشته باشند که از آنها رشد میکنند. اکثر خالها خوش خیم هستند اما همچنان مهم است که آنها را جهت هر گونه تغییری که میتواند نشان دهنده رشد سرطان باشد، زیر نظر داشته باشید.
سه نوع اصلی خال وجود دارد:
-
خالهای مادرزادی
خالهای مادرزادی در بدو تولد وجود دارند که بر اساس گزارش کالج پوستی آمریکا (AOCD) از هر 100 نوزاد، یکی از آنها خال مادرزادی دارد. این خالها میتوانند صاف و با رنگ متفاوتی باشند اما بیشتر خالهای مادرزادی سرطانی نمیشوند.
-
خالهای اکتسابی
خالهای اکتسابی، خالهایی هستند که بعداً در زندگی ایجاد میشوند. اکثر این موارد، قهوهای هستند و به دلیل آسیب خورشید ظاهر میشوند. همچنین آنها بدون تغییر قابل توجه مرتبط با افزایش سن، گرد هستند. این نوع خالها میتوانند با افزایش سن تیره شوند، اما لزوما به ملانوم تبدیل نمیشوند.
-
خالهای غیرمعمول
برخلاف خالهای مادرزادی و اکتسابی، خالهای آتیپیکال “Atypical” بیشتر در معرض خطر سرطانی شدن هستند. AOCD تخمین میزند که از هر 10 نفر در ایالات متحده، 1 نفر حداقل یک خال غیرمعمول دارد.
برخلاف خالهای مادرزادی و اکتسابی، خالهای غیر معمول کمی بزرگتر و دارای حاشیههای نامنظم هستند. در حالی که ملانومها به عنوان خالهای تیره طبقه بندی میشوند، خالهای غیرمعمول میتوانند در رنگهای مختلفی ظاهر شوند.
کبودی
علائم سیاه و آبی اغلب به اسم کبودی شناخته میشوند. کبودی یا کوفتگی به دلیل ضربه روی پوست ظاهر میشود. نمونههایی از تروما، بریدگی یا ضربه به ناحیهای از بدن است. این آسیب باعث ترکیدن رگهای خونی ریز به نام مویرگها میشود. خون در زیر سطح پوست گیر میکند که این شرایط باعث کبودی میشود.
کبودی ممکن است در هر سنی ایجاد شود. برخی از کبودیها با درد بسیار کمی ظاهر میشوند و ممکن است متوجه آنها نشوید. در حالی که کبودیها رایج هستند، مهم است که گزینههای درمانی خود و این موضوع آیا وضعیت شما نیاز به مراقبتهای پزشکی اورژانسی دارد یا خیر را بدانید.
بیشتر کبودیها در اثر آسیب فیزیکی ایجاد میشوند. برخی از شرایط زمینهای ممکن است کبودی را شایعتر کنند. در اینجا دو نمونه علت احتمالی کبودی آورده شده است.
-
آسیبهای ورزشی
آسیبهای ورزشی آسیبهایی هستند که در حین ورزش یا در حین شرکت در یک ورزش رخ میدهند.
آنها شامل شکستگی استخوان، کشیدگی و رگ به رگ شدن، دررفتگی، پارگی تاندون و تورم عضلانی هستند.
آسیبهای ورزشی ممکن است در اثر ضربه یا ورزش بیش از حد ایجاد شوند.
-
ضربه مغزی
این شرایط، یک آسیب تروماتیک مغزی خفیف است که میتواند پس از ضربه به سر شما یا پس از یک آسیب از نوع شلاق رخ دهد.
علائم ضربه مغزی بسته به شدت آسیب و فرد آسیب دیده متفاوت است.
مشکلات حافظه، گیجی، خواب آلودگی یا احساس تنبلی، سرگیجه، دوبینی یا تاری دید، سردرد، تهوع، استفراغ، حساسیت به نور یا صدا، مشکلات تعادلی و کند شدن واکنش به محرکها برخی از علائم احتمالی هستند.
علائم ممکن است بلافاصله شروع شوند، یا ممکن است ساعتها، روزها، هفتهها یا حتی ماهها پس از آسیب سر ایجاد نشوند.
دمل
دمل “boil”، یک عفونت پوستی است که در فولیکول مو یا غده چربی شروع میشود. ابتدا پوست در ناحیه عفونت، قرمز شده و یک توده حساس ایجاد میگردد. پس از چهار تا هفت روز، با جمع شدن چرک در زیر پوست، توده شروع به سفید شدن میکند.
شایعترین مکانهایی که کورک در آن ظاهر میشود روی صورت، گردن، زیر بغل، شانهها و باسن است. هنگامی که دمل روی پلک ایجاد میشود، به آن گل مژه میگویند.
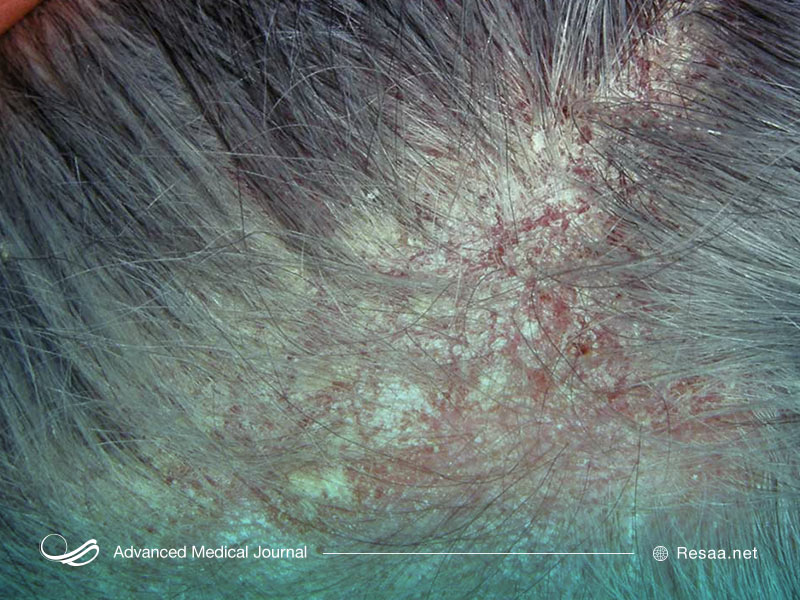
اگر چندین جوش در یک مجموعه ظاهر شوند، این شرایط یک نوع عفونت جدی است که کاربونکل “carbuncle” نامیده میشود.
علل بروز دمل
بیشتر کورکها توسط یک میکروب (باکتری استافیلوکوک “staphylococcal”) ایجاد میشود. این میکروب از طریق بریدگیها یا زخمهای پوستی وارد بدن میشود و میتواند از مو تا فولیکول عبور کند.
این مشکلات سلامتی، افراد را مستعد ابتلا به عفونتهای پوستی میکند:
- دیابت
- مشکلات سیستم ایمنی
- تغذیه نامناسب
- بهداشت ضعیف
- قرار گرفتن در معرض مواد شیمیایی خشن که پوست را تحریک میکنند
علائم دمل
دمل به صورت یک توده سفت، قرمز، دردناک و به طور معمول حدود نیم اینچی شروع میشود. در طی چند روز بعد از بروز، توده نرمتر، بزرگتر و دردناکتر میشود. به سرعت، یک محفظه چرک در بالای جوش تشکیل میشود. این موارد، علائم عفونت شدید هستند:
- پوست اطراف جوش عفونی، قرمز، دردناک، گرم و متورم میشود.
- ممکن است جوشهای بیشتری در اطراف جوش اصلی ظاهر شوند.
- احتمال بروز تب وجود دارد.
- غدد لنفاوی ممکن است متورم شوند.
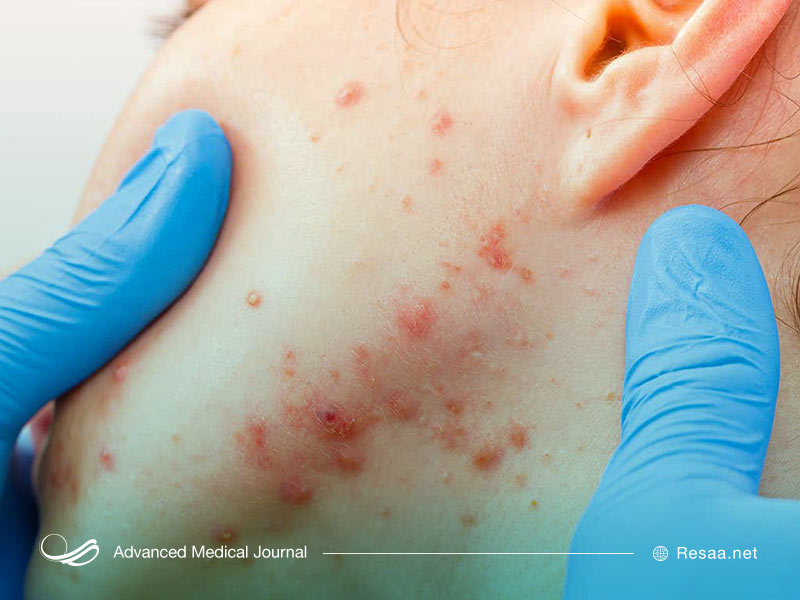
لک پوستی
لکه “blemish”، اصطلاحی است که به هر نوع علامت به وجود آمده بر روی پوست گفته میشود. انواع مختلفی از لک وجود دارند.
اکثر لکها بیضرر هستند اما برخی از افراد ممکن است بخواهند آنها را به دلایل زیبایی درمان کنند.
لکههای خاص ممکن است نشان دهنده یک بیماری زمینهای مانند سرطان پوست باشند که نیاز به درمان فوری پزشکی دارند.
انواع لکهای پوستی
آکنه
آکنه، یک بیماری پوستی است که در نتیجه تولید بیش از حد چربی پوست ایجاد میشود. عوامل مختلفی میتوانند باعث تولید بیش از حد روغن شوند از جمله:
- غدد چربی بیش فعال
- تغییرات هورمونی در دوران بلوغ، قاعدگی یا یائسگی
- استرس، اضطراب یا افسردگی که میتوانند بر هورمونها نیز تأثیر بگذارند
انواع مختلفی از آکنه وجود دارد که ظاهر آنها متفاوت است. برخی از نمونهها عبارتند از:
- جوشهای سر سیاه
- جوشهای سرسفید
- پاپولها “Papules”
- پوسچولها “Pustules”
- کیستهای آکنه
- ندولها “Nodules”
هایپرپیگمانتاسیون
هایپرپیگمانتاسیون نوعی لک است که تیرهتر از سایر نواحی پوست به نظر میرسد. این شرایط، شایع و معمولاً بیضرر است.
ملاسما
ملاسما نوعی هیپرپیگمانتاسیون است که میتواند در دوران بارداری یا زمانی که فرد قرصهای ضد بارداری مصرف میکند، ایجاد شود.
موی فرورفته
گاهی اوقات موها روی خودشان حلقه میزنند یا به سمت پوست رشد میکنند که این شرایط میتواند منجر به ایجاد برجستگیهای قرمز و خارشدار شود. پزشکان از این لکهای پوستی به عنوان موهای زیر پوستی یاد میکنند.
علائم تولد
لکههای مادرزادی، لکههایی هستند که روی پوست نوزاد تازه متولد شده ظاهر میشوند. آنها میتوانند در بدو تولد یا اندکی پس از آن ظاهر شوند. برخی از خالهای مادرزادی با گذشت زمان ناپدید میشوند، در حالی که برخی دیگر ممکن است دائمی باشند.
رگهای خونی که به درستی تشکیل نمیشوند
سلولهای رنگدانه پوست به هم میپیوندند و خالها یا لکههایی تیرهتر از پوست ایجاد میکنند.
تبخال
تبخال همان تاولهای دردناک، قرمز و پر از مایعی است که روی لبها یا اطراف دهان ایجاد میشود. آنها در نتیجه عفونت با ویروس هرپس سیمپلکس ایجاد میگردند.
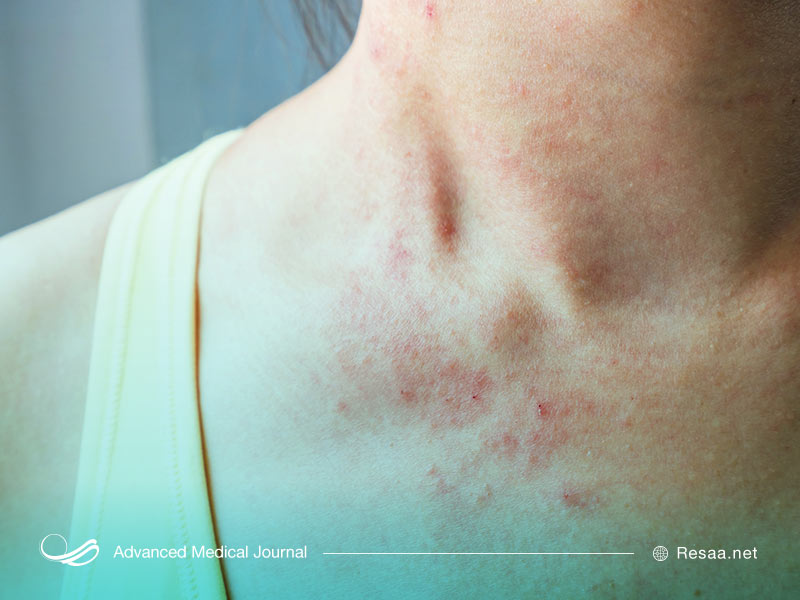
روزاسه
روزاسه “Rosacea”، یک بیماری التهابی مزمن پوستی است که معمولاً صورت را درگیر میکند. بسیاری از مردم ممکن است روزاسه را با آکنه، اگزما یا یک واکنش پوستی آلرژیک اشتباه بگیرند.
علائم اصلی روزاسه شامل برافروختگی صورت، پوست تحریک شده و جوش است. سایر علائم عبارتند از سرخ شدن سریع پوست و مشکلات چشمی.
به طور معمول روزاسه، شایع است و حدود 1 تا 20 درصد از جمعیت را مبتلا میکند. با این حال، اغلب افراد هنگام ابتلا به روزاسه تشخیص اشتباه دریافت میکنند، بنابراین بروز واقعی ممکن است بسیار بیشتر باشد.
در حال حاضر هیچ درمانی برای روزاسه وجود ندارد اما افراد میتوانند علائم را با استفاده از کرمها و داروها درمان کنند.
برخی از غذاها و نوشیدنیها مانند محصولات لبنی، غذاهای تند، کافئین و الکل میتوانند علائم را بدتر کنند. قرار گرفتن در معرض آفتاب نیز میتواند علائم را شدیدتر کند.
روزاسه در زنان، شایعتر از مردان است و معمولاً بعد از 30 سالگی ایجاد میشود.
بر اساس گزارشات آکادمی پوست آمریکا (AAD)، چهار نوع اصلی روزاسه وجود دارد:
- روزاسه اریتماتوتلانژکتاتیک “Erythematotelangiectatic”: علائم شامل تغییر رنگ پوست، برافروختگی و رگهای خونی قابل مشاهده است.
- روزاسه پاپولوپوستولار “Papulopustular”: علائم شامل برافروختگی، تورم، و جوشهایی شبیه آکنه است.
- روزاسه فیماتوز “Phymatous”: علائم شامل پوست ضخیم و ناهموار است.
- روزاسه چشمی: علائم شامل قرمزی و سوزش چشم و تورم پلک است.
وضعیتی به نام روزاسه استروئیدی میتواند ناشی از استفاده طولانی مدت از کورتیکواستروئیدها “corticosteroids” باشد، به ویژه زمانی که فرد از آنها برای درمان درماتیت “dermatitis” و ویتیلیگو “vitiligo” استفاده میکند.
حساسیت پوستی
پوست قرمز، ناهموار و خارشدار میتواند تحریک کننده، دردناک و شرمآور باشد. حساسیتهای پوستی ممکن است به دلایل زیادی از جمله قرار گرفتن در معرض گیاهان خاص (به عنوان مثال پیچک سمی)، واکنشهای آلرژیک به یک دارو یا یک غذا ایجاد شوند. همچنین حساسیت پوستی میتواند ناشی از بیماریهایی مانند سرخک یا آبله مرغان باشد. اگزما و کهیر که هر دو مربوط به آلرژی هستند، دو مورد از رایجترین انواع حساسیتهای پوستی هستند. اگر بیماری پوست شما نتیجه یک آلرژی باشد، متخصص آلرژی میتواند بیماری شما را تشخیص داده و آن را درمان کند، بنابراین شما میتوانید زندگی خود را به بهترین شکل مدیریت کنید.
اگزما که به عنوان درماتیت آتوپیک نیز شناخته میشود، بین 10 تا 20 درصد از کودکان و 1 تا 3 درصد از بزرگسالان را مبتلا میکند. یکی از علائم رایج اگزما پوست خشک، قرمز، تحریک شده و خارشدار است.
کهیر (کندو)، برجستگیها یا جوشهای قرمز رنگی هستند که روی بدن ظاهر میشوند. اگر این وضعیت تا حدود شش هفته طول بکشد، کهیر حاد و اگر بیش از شش هفته ادامه یابد کهیر مزمن نامیده میشود. کهیر حاد، بیشتر در اثر قرار گرفتن در معرض یک آلرژن یا عفونت ایجاد میشود. علت کهیر مزمن تا حد زیادی ناشناخته است.
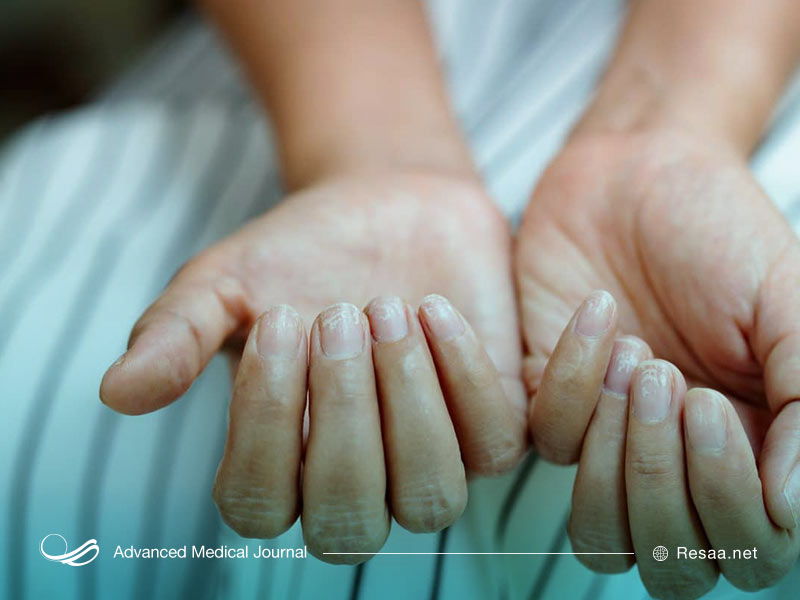
چه چیزی باعث حساسیت پوستی میشود؟
حداقل 10 روز طول میکشد تا پس از اولین تماس خود با چیزی، نسبت به آن حساسیت پیدا کنید. حتی ممکن است سالها بدون واکنش آلرژیک، آن را لمس کنید.
اما هنگامی که دچار آلرژی میشوید، این احتمال وجود دارد که در عرض چند دقیقه پس از تماس با آن واکنش آلرژیک نشان دهید یا ممکن است یک یا دو روز طول بکشد تا واکنش بروز نماید.
شایعترین علل آلرژی پوستی عبارتند از:
- نیکل، فلزی است که در جواهرات استفاده میشود همچنین روی شلوار جین، لوازم آرایش، لوسیون، صابون و شامپو از آن بهره میگیرند.
- ضد آفتابها و اسپریهای ضد حشره
- داروهایی مانند آنتی بیوتیکها یا کرمهای ضد خارش که روی پوست خود میگذارید.
- عطرها
- محصولات پاک کننده
- گیاهان از جمله پیچک سمی
- لاتکس که در لوازم کشسانی مانند دستکش پلاستیکی، کش در لباس، کاندوم و بادکنک استفاده میشود.
- مواد شیمیایی
پیری پوست
اگر زندگی در مسیر تغییرات است، پوست گواه آن است. چگونگی پیری پوست شما به عواملی مانند سبک زندگی، رژیم غذایی، وراثت و عادات شخصی شما بستگی دارد.
علائم قابل مشاهده پیری پوست چیست؟
دکتر ویج میگوید: «با افزایش سن، پوست به طرق مختلف و بهطور قابلتوجهی تغییر میکند؛ این شرایط کارهایی خارج از کنترل شما انجام میدهد.» او میگوید با افزایش سن، پوست به شکل زیر میشود:
- زبر، خشک و خارشدار.
- سستی. از بین رفتن بافت الاستیک (الاستین و کلاژن) در پوست با افزایش سن باعث میشود پوست شما شل و افتاده شود.
- شفاف و نازک. این شرایط به دلیل نازک شدن اپیدرم (لایه سطحی پوست) و درم (لایه عمیقتر پوست) ایجاد میشود.
- شکننده. افزایش شکنندگی پوست به دلیل صاف شدن ناحیهای است که اپیدرم و درم (لایه پوست زیر اپیدرم) به هم میرسند.
- راحتتر کبود میشود. این شرایط به دلیل نازک شدن دیواره رگهای خونی است.
- بیشتر از گذشته مستعد ایجاد ضایعات پوستی مانند تومورهای غیر سرطانی (خوش خیم) است.
اما پوست سراسر بدن شما تنها جایی نیست که تغییر میکند. پیری پوست میتواند ظاهر صورت شما را تغییر دهد. با این حال، دکتر ویج می گوید که نگران نباشید، زیرا این بخش طبیعی از پیری است.
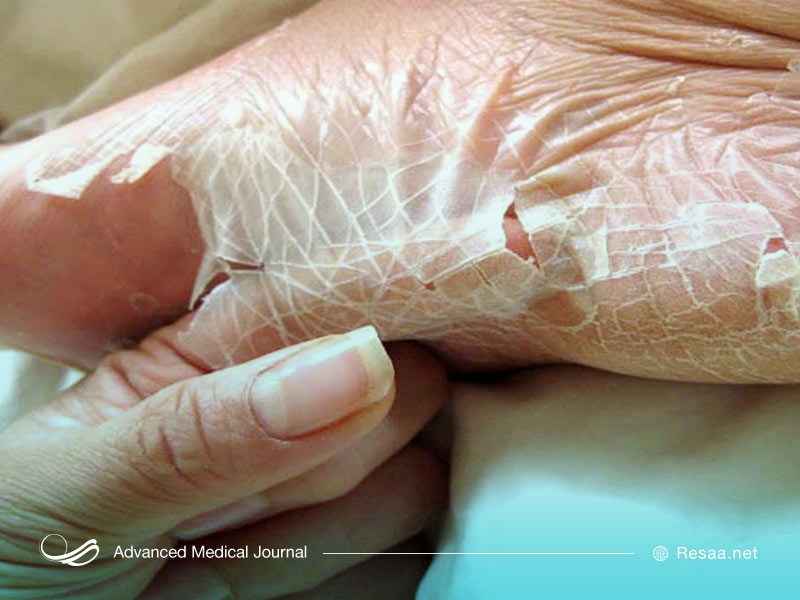
برخی از عوامل عبارتند از:
- از دست دادن چربی زیر پوست (یا آنچه متخصصان پوست به آن لایه زیر جلدی میگویند) در گونهها، شقیقهها، چانه، بینی و ناحیه چشم شما. این شرایط ممکن است منجر به شل شدن پوست، گودی چشم و ظاهر “اسکلتی” صورت شما شود.
- تحلیل استخوان ممکن است بعد از 50 سالگی آشکار شود و باعث شلی پوست و چروک شدن پوست اطراف دهان شود.
- از دست دادن غضروف در بینی باعث افتادگی نوک بینی میشود و ساختارهای استخوانی بینی راحتتر نمایان میشوند.
سرطان پوست
سرطان پوست، یکی از شایعترین سرطانها در جهان است. سرطان پوست غیرملانومایی به گروهی از سرطانها اطلاق میشود که به آرامی در لایههای بالایی پوست ایجاد میشوند.
اصطلاح غیرملانوما، انواع شایعتر سرطان پوست را از سرطان پوستی کمتر شایع به نام «ملانوم» که میتواند جدیتر باشد، متمایز میکند.
در بریتانیا، سالانه حدود 147000 مورد جدید سرطان پوست غیرملانومایی تشخیص داده میشود. این نوع سرطان، مردان را بیشتر از زنان مبتلا میکند و در افراد مسن شایعتر است.
علائم سرطان غیرملانوما
اولین علامت سرطان پوست غیرملانوما، ظاهر شدن یک توده یا لکه تغییر رنگ یافته بر روی پوست است که پس از چند هفته باقی میماند و به آرامی طی ماهها یا گاهی سالها پیشرفت میکند. این شرایط، سرطان یا تومور است.
در بیشتر موارد، تودههای سرطانی، قرمز و سفت هستند و گاهی اوقات به زخم تبدیل میشوند، در حالی که لکههای سرطانی معمولاً صاف و پوسته پوسته هستند.
سرطان پوست غیر ملانوما، اغلب در مناطقی از پوست مانند صورت، گوشها، دستها، شانهها، بالای سینه و پشت که به طور منظم در معرض نور خورشید قرار میگیرند، ایجاد میشود.
انواع سرطان پوست غیر ملانومایی
سرطانهای پوست غیرملانوما معمولاً در بیرونیترین لایه پوست (اپیدرم) بروز میکنند و اغلب بر اساس نوع سلول پوستی که از آن ایجاد میشوند، نامگذاری میگردند.
2 نوع شایع سرطان پوست غیرملانوما عبارتند از:
- کارسینوم سلول بازال “basal cell carcinoma” (BCC) که به عنوان زخم جونده نیز شناخته میشود، از سلولهای پوشاننده انتهای اپیدرم شروع میشود و حدود 75 مورد از هر 100 سرطان پوست را تشکیل میدهد.
- کارسینوم سلول سنگفرشی “squamous cell carcinoma” (SCC) از سلولهای پوششی بالای اپیدرم شروع میشود و حدود 20 مورد از هر 100 سرطان پوست را تشکیل میدهد.
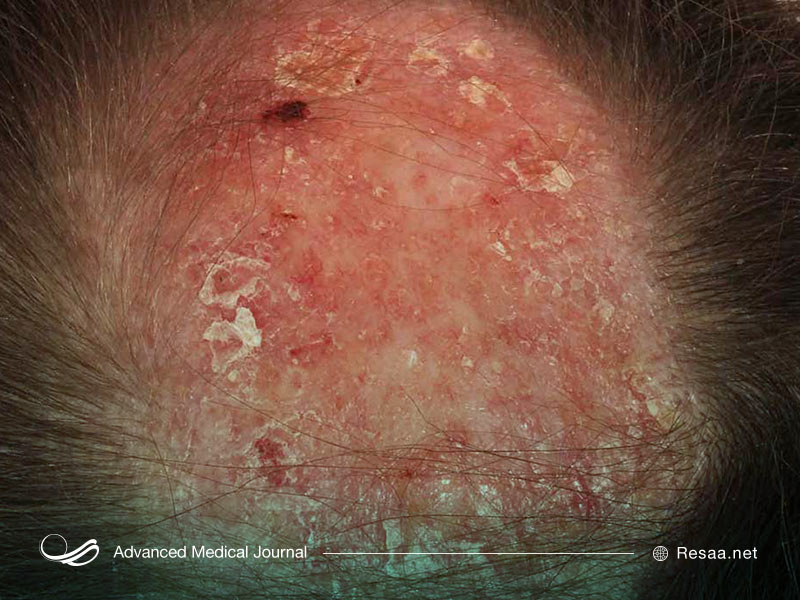
پوسته شدن
به طور معمول پوسته پوسته شدن پوست خشک یا ترک خورده رایج است. پوسته پوسته شدن پوست زمانی اتفاق میافتد که لایه بیرونی پوست به نام اپیدرم شروع به زبر شدن و شکاف خوردن میکند.
پوسته پوسته شدن پوست ممکن است زمانی ایجاد شود که یک آسیب یا شرایط پزشکی به لایه بیرونی پوست آسیب برساند. برخی شرایط با ساختار و رطوبت پوست تداخل میکنند یا باعث تولید پوست اضافی بدن میگردند که این وضعیت میتواند منجر به خشکی یا پوسته پوسته شدن پوست شود.
پوسته پوسته شدن پوست نشانه بسیاری از بیماریها از جمله پسوریازیس، درماتیت تماسی، اگزما و عفونتهای قارچی پوست است. برخی از علل در صورت عدم درمان میتوانند منجر به عوارض سلامتی شوند. به طور معمول نواحی آسیب دیده شامل صورت، پاها و دستها هستند.

علل پوسته پوسته شدن پوست
پوسته پوسته شدن پوست نشانه بسیاری از بیماری های پوستی مختلف است، از جمله:
-
درماتیت تماسی
درماتیت تماسی نوعی اگزما است که پس از تماس فردی با یک ماده حساسیتزا، محرک یا سمی ایجاد میشود.
-
پسوریازیس
پسوریازیس، یک اختلال خودایمنی شایع است که باعث ایجاد تکههایی از پوست ضخیم و پوستهدار میشود. پسوریازیس معمولاً قسمتهای زیر بدن را تحت تأثیر قرار میدهد.
-
اگزما
اگزما میتواند باعث خارش و لکههای خشک پوست شود.
اگزما یک بیماری شایع پوستی است که 30 درصد از مردم ایالات متحده را تحت تاثیر قرار میدهد. این بیماری، بیشتر در کودکان و نوجوانان دیده میشود.
-
ایکتیوز “Ichthyosis”
ایکتیوز، خانوادهای از اختلالات پوستی نادر است که با لکههای ضخیم و پوسته پوسته شدن پوست مشخص میشود.
-
کراتوز اکتینیک “Actinic keratosis”
کراتوز اکتینیک که به عنوان کراتوز خورشیدی نیز شناخته میشود، برآمدگی ضخیم و پوستهای است که روی پوست ایجاد میشود. افراد ممکن است پس از قرار گرفتن در معرض اشعه ماوراءبنفش خورشید یا برنزه شدن مصنوعی دچار کراتوز اکتینیک شوند.
-
لیکن پلان “Lichen planus”
لیکن پلان، یک بیماری التهابی پوست است که در آن برجستگیهای کوچک زیادی در قسمتهای مختلف بدن ایجاد میشود.
-
عفونت قارچی “Ringworm”
کرم حلقوی یا کچلی یک عفونت قارچی است که لایه بالایی پوست را درگیر میکند. کرم حلقوی باعث ایجاد بثورات قرمز و پوسته پوسته شدن پوست میشود که میتواند به سایر قسمتهای بدن گسترش یابد.
مراقبت و محافظت از پوست
زیبایی درونی مهم است؛ زیبایی ظاهری نباید اولویت و دغدغه اصلی ما باشد. درون ما قطعا مهم است اما پوست اولین لایه دفاعی شما در برابر دنیای بیرون است. همچنین پوست میتواند سرنخهای مهمی برای سلامت کلی به شما بدهد. یاد بگیرید که از پوست خود به خوبی مراقبت کنید، تا پوست شما بتواند به مراقبت خوب از شما ادامه دهد.
پوست به طرق مختلف از بدن شما محافظت میکند. دکتر هایدی کنگ، متخصص پوست NIH میگوید: «پوست مانعی برای محافظت از بدن در برابر هجوم باکتریها و سایر خطرات محیطی احتمالی که میتواند برای سلامت انسان خطرناک باشد، ایجاد میکند.
پوست نقش های دیگری نیز دارد؛ حاوی پایانههای عصبی است که به شما اجازه میدهد احساس داغی یا تیزی اشیا را متوجه شوید، بنابراین میتوانید به سرعت آن را کنار بگذارید. غدد عرق و رگهای خونی ریز در پوست به کنترل دمای بدن کمک میکنند. همچنین سلولهای پوست شما نور خورشید را به ویتامین D تبدیل میکنند که این ویتامین برای سلامت استخوانها مهم است.
همچنین پوست میتواند به شما در مورد بروز یک مشکل سلامتی هشدار دهد. بثورات قرمز و خارشدار ممکن است نشانه آلرژی یا عفونت باشد و راش قرمز رنگ پروانهای روی صورت شما ممکن است نشانه لوپوس باشد. رنگ زرد ممکن است نشان دهنده بیماری کبدی باشد. این احتمال وجود دارد که خالهای تیره یا غیرعادی، علامت هشداردهنده سرطان پوست باشند. مراقب تغییرات غیرمنتظره در پوست خود باشید و اگر در اینباره نگرانی دارید با پزشک خود صحبت کنید.
اگر مایعات کافی ننوشید یا زمان زیادی را در شرایط آفتابی یا خشک سپری کنید، ممکن است پوست شما خیلی خشک شود. کنگ میگوید: «در حالی که شستن دستها برای بهداشت خوب مهم است، شستن بیش از حد دستها نیز میتواند منجر به خشکی پوست شود به خصوص اگر آنها را با آب داغ و صابونهای خشن بشویید. به منظور درمان خشکی پوست از کرمها یا لوسیونهای مرطوب کننده استفاده کنید و هنگام استحمام و شستن دستها به جای آب گرم از آب ولرم استفاده کنید. همچنین شما میتوانید از یک بخار مرطوب کننده استفاده کنید تا هوای خانه کمتر خشک شود.
زونا
زونا “Shingles” یک عفونت ویروسی است که باعث ایجاد بثورات دردناک میشود. اگرچه زونا میتواند در هر جایی از بدن شما رخ دهد اما اغلب به صورت نواری از تاول ظاهر میشود که در سمت چپ یا راست بدن شما پیچیده میشود.
زونا توسط ویروس واریسلا زوستر “varicella-zoster virus”، همان ویروسی که باعث آبله مرغان میشود، ایجاد میگردد. پس از ابتلا به آبله مرغان، ویروس در بافت عصبی نزدیک نخاع و مغز شما غیرفعال است. سالها بعد، ویروس ممکن است دوباره به صورت زونا فعال شود.
زونا یک بیماری تهدید کننده زندگی نیست اما میتواند بسیار دردناک باشد. واکسنها میتوانند به کاهش خطر ابتلا به زونا کمک کنند. درمان زودهنگام میتواند به کوتاه شدن عفونت زونا و کاهش احتمال عوارض کمک کند. شایعترین عارضه نورالژی پس از تبخال است که پس از پاک شدن تاولهای شما و برای مدت طولانی باعث درد زونا میشود.
علائم و نشانههای زونا معمولاً تنها بر بخش کوچکی از یک طرف بدن شما تأثیر میگذارد. این علائم و نشانهها ممکن است شامل موارد زیر باشد:
- درد، سوزش، بیحسی یا گزگز
- حساسیت به لمس
- بثورات قرمزی که چند روز پس از درد شروع میشوند
- تاولهای پر از مایع که باز شده و پوسته میدهند
- خارش
برخی افراد نیز شرایط زیر را تجربه میکنند:
- تب
- سردرد
- حساسیت به نور
- خستگی
به طور معمول درد، اولین علامت زونا است. برای برخی، این علامت ممکن است شدید باشد. بسته به محل درد، گاهی اوقات این احتمال وجود دارد که آن را با نشانهای از مشکلاتی که بر قلب، ریهها یا کلیهها تأثیر میگذارد، اشتباه گرفت. برخی از افراد بدون ایجاد بثورات، درد زونا را تجربه میکنند.
اغلب بثورات زونا به صورت نواری از تاول ایجاد میشوند که در اطراف سمت چپ یا راست تنه شما پیچیده میگردند. گاهی اوقات بثورات زونا در اطراف یک چشم یا در یک طرف گردن یا صورت ایجاد میشود.
عواملی که ممکن است خطر ابتلا به زونا را افزایش دهند عبارتند از:
- سن بالای 50 سال. زونا در افراد بالای 50 سال شایعتر است. این خطر با بالا رفتن سن افزایش مییابد.
- داشتن بیماریهای خاص. بیماریهایی که سیستم ایمنی بدن شما را تضعیف میکنند مانند HIV/AIDS و سرطان میتوانند خطر ابتلا به زونا را افزایش دهند.
- افراد تحت درمانهای سرطانی. پرتودرمانی یا شیمی درمانی میتواند مقاومت شما را در برابر بیماریها کاهش دهد و باعث ایجاد زونا شود.
- مصرف داروهای خاص. داروهایی که برای جلوگیری از رد اعضای پیوندی طراحی شدهاند و همچنین استفاده طولانی مدت از استروئیدها مانند پردنیزون “prednisone” میتوانند خطر ابتلا به زونا را افزایش دهند.
بیماری لوپوس
لوپوس “Lupus” یک بیماری مزمن (طولانی مدت) است که میتواند باعث التهاب و درد در هر قسمت از بدن شما شود. این وضعیت، یک بیماری خودایمنی است، به این معنی که سیستم ایمنی شما، همان سیستم بدنی که معمولا با عفونتها مبارزه میکند، به جای عفونت به بافتهای سالم حمله میکند.
لوپوس بیشتر کدام اندامها را تحت تاثیر قرار میدهد:
- پوست
- مفاصل
- اندامهای داخلی مانند کلیهها و قلب شما
با توجه به این موضوع که لوپوس بسیاری از قسمتهای بدن را تحت تاثیر قرار میدهد، میتواند علائم مختلفی را ایجاد کند.
انواع لوپوس چیست؟
وقتی مردم در مورد لوپوس صحبت میکنند، به طور معمول در مورد لوپوس سیستمیک صحبت میکنند. اما چهار نوع لوپوس وجود دارد:
- لوپوس اریتماتوز سیستمیک (SLE)، شایعترین شکل لوپوس
- لوپوس جلدی، نوعی لوپوس که محدود به پوست است
- لوپوس ناشی از دارو، یک بیماری لوپوس مانند که توسط داروهای تجویزی خاص ایجاد میشود
- لوپوس نوزادی، یک بیماری نادر که نوزادان مادران مبتلا به لوپوس را تحت تاثیر قرار میدهد
چه کسانی در خطر ابتلا به لوپوس هستند؟
هر کسی ممکن است به لوپوس مبتلا شود. اما برخی افراد در معرض خطر بیشتری برای ابتلا به لوپوس هستند، از جمله:
- زنان 15 تا 44 ساله
- گروههای نژادی یا قومی خاص از جمله افرادی که آمریکایی آفریقاییتبار، آسیاییآمریکایی، اسپانیاییتبار، بومیان آمریکا یا ساکن جزایر اقیانوس آرام هستند.
- افرادی که یکی از اعضای خانوادهشان مبتلا به لوپوس یا بیماری خودایمنی دیگری است.
چه چیزی باعث لوپوس میشود؟
هیچ کس نمیداند چه چیزی باعث لوپوس میشود اما لوپوس و سایر بیماریهای خودایمنی در برخی خانوادهها دیده میشوند. همچنین کارشناسان فکر میکنند که این بیماری ممکن است در پاسخ به برخی هورمونها (مانند استروژن) یا محرکهای محیطی ایجاد شود. یک محرک محیطی، چیزی خارج از بدن است که میتواند علائم لوپوس را ایجاد یا آنها را بدتر کند.
میکرونیدلینگ
میکرونیدلینگ “Microneedling” روشی است که برخی از متخصصان پوست برای درمان بیماریهای پوستی مختلف از آن استفاده میکنند. این تکنیک شامل استفاده از چندین سوزن ریز و استریل برای سوراخ کردن پوست و ایجاد ضربه فیزیکی است.
این ضربه باعث میشود درما، همان لایه عمیقتر پوست، بازسازی شود.
میکرونیدلینگ ممکن است به رفع بسیاری از شکایات مربوط به پوست کمک کند، از جمله:
- چین و چروک
- جای زخم
- آکنه
- آلوپسی
- مشکلات رنگدانه پوست
- علائم کشش
- آکنه روزاسه
- شل شدن پوست پس از کاهش وزن یا لیپوساکشن
همچنین این روش ممکن است به جوانسازی پوست کمک کند.
علاوه بر این، متخصصان میتوانند از میکرونیدلینگ برای رسوب داروهایی مانند ترتینوئین موضعی یا ویتامین C در عمق پوست استفاده کنند. این اقدام میتواند درمان بسیاری از مسائل، از جمله اسکار آکنه را تقویت کند.
میکرونیدلینگ چگونه اثر میکند؟
میرکونیدلینگ ممکن است به رفع چین و چروک، آکنه، جای زخم و علائم کشش کمک کند.
میکرونیدلینگ با ایجاد ضربه به پوست، تولید کلاژن و سایر تاثیرات، عوامل درمانی را افزایش میدهد.
کلاژن، یک پروتئین ضروری است که به جوان ماندن پوست، با بافتی سفت، صاف و کشدار کمک میکند.
افزایش سن باعث کاهش کلاژن در پوست و مسبب افزایش چین و چروک و سایر علائم پیری میشود.
همچنین پوست میتواند به دلیل آسیبهایی مانند اسکار آکنه، ترکهای پوستی یا سایر اسکارها، کلاژن خود را از دست بدهد.
توجه به این نکته مهم است که میکرونیدلینگ یک راه حل سریع نیست زیرا شامل رشد پوست جدید میباشد. این احتمال وجود دارد که چندین ماه طول بکشد تا فرد نتایج کامل عمل را ببیند.
بلفاروپلاستی
بلفاروپلاستی “Blepharoplasty” نوعی جراحی است که روی پلکها انجام میشود. این اقدام برای از بین بردن پوست اضافی پلک بالا و کاهش افتادگی پلک پایین انجام میشود. به این جراحی، لیفت چشم نیز میگویند.
چرا بلفاروپلاستی انجام میشود؟
به طور معمول این جراحی به دلایل زیبایی انجام میشود. همچنین یک راه موثر برای بهبود بینایی در افراد مسن است که افتادگی پلک بالایی، مانع بینایی آنها میشود.

با لیفت چشم، افراد از شر سیاهی زیر چشم، پنجه کلاغی یا سایر چین و چروکهای صورت خلاص نمیشوند. این موارد، اغلب با سایر روشها مانند لایهبرداری با لیزر، تزریق فیلر یا لیفت پیشانی انجام میشود.
با افزایش سن، پوست به تدریج خاصیت ارتجاعی خود را از دست میدهد. فقدان خاصیت ارتجاعی به علاوه کشش مداوم ناشی از جاذبه باعث میشود پوست اضافی روی پلکهای بالا و پایین جمع شود.
پوست اضافی در پلک پایین باعث ایجاد چین و چروک و برآمدگی میشود. در پلکهای بالایی، یک چین اضافی از پوست میتواند روی مژهها آویزان شود و مانع دید گردد.
چربیهایی که کره چشم را از جمجمه جدا میکند نیز میتواند باعث برآمدگی در پلکهای بالا و پایین شود. غشای نازکی که چربی را در جای خود نگه میدارد با افزایش سن ضعیف میشود و به چربی اجازه میدهد مانند فتق به داخل پلکها بیاید.
چه کسی کاندید درستی برای بلفاروپلاستی است؟
بهترین کاندیدها برای لیفت چشم افرادی هستند که از سلامت خوبی برخوردار هستند و ایدهای واقع بینانه از آنچه میخواهند، دارند. اکثر آنها 35 ساله یا بزرگتر هستند اما اگر پلکهای گشاد یا افتادگی پلک در خانواده شما وجود دارد، ممکن است تصمیم بگیرید که جراحی را زودتر انجام دهید.
کلاژن
“بیماری کلاژن” نام گروهی از بیماریهاست که بافت همبند شما را تحت تاثیر قرار میدهد. کلاژن، یک بافت همبند مبتنی بر پروتئین است که یک سیستم حمایتی برای پوست شما تشکیل میدهد. بافت همبند، استخوانها، رباطها و ماهیچهها را کنار هم نگه میدارد. بیماری عروقی کلاژن، گاهی بیماری بافت همبند نیز نامیده میشود. بیماریهای عروقی کلاژن میتوانند ارثی (به ارث رسیده از والدین) یا خود ایمنی (ناشی از فعالیت سیستم ایمنی بدن علیه خود) باشند.
برخی از اختلالات طبقه بندی شده به عنوان بیماری عروقی کلاژن بر مفاصل، پوست، رگهای خونی یا سایر اندامهای حیاتی شما تأثیر میگذارند. علائم بسته به بیماری خاص متفاوت است.
انواع بیماری کلاژن خود ایمنی عبارتند از:
- لوپوس
- روماتیسم مفصلی
- اسکلرودرمی “scleroderma”
- آرتریت تمپورال “temporal arteritis”
انواع بیماری کلاژن ارثی عبارتند از:
- سندرم اهلرز-دانلوس “Ehlers-Danlos syndrome”
- سندرم مارفان “Marfan’s syndrome”
- Osteogenesis imperfecta (OI) یا بیماری استخوان شکننده
علل بیماری عروقی کلاژن
بیماری عروقی کلاژن، یک بیماری خود ایمنی است. این بدان معناست که سیستم ایمنی بدن شما به اشتباه به بافت سالم بدن شما حمله میکند. هیچ کس نمیداند چه چیزی باعث میشود که سیستم ایمنی بدن شما این کار را انجام دهد. به طور معمول حملات باعث التهاب میشوند. اگر شما یک بیماری عروقی کلاژن دارید، سیستم ایمنی بدن شما باعث التهاب در کلاژن و مفاصل مجاور شما میشود.
چندین بیماری عروقی کلاژن، از جمله لوپوس، اسکلرودرمی، و آرتریت روماتوئید، در زنان شایعتر از مردان است. این گروه از بیماریها معمولاً بزرگسالان 30 تا 40 ساله را درگیر میکند. کودکان کمتر از 15 سال ممکن است مبتلا به لوپوس تشخیص داده شوند اما این بیماری عمدتا افراد بالای 15 سال را تحت تاثیر قرار میدهد.
علائم بیماری عروقی کلاژن
هر نوع بیماری عروقی کلاژن مجموعه علائم خاص خود را دارد. با این حال، اکثر اشکال بیماری عروقی کلاژن، برخی از علائم عمومی مشابه را دارند. به طور معمول افراد مبتلا به اختلالات عروقی کلاژن علائم زیر را تجربه میکنند:
- خستگی
- ضعف عضلانی
- تب
- بدن درد
- درد مفاصل
- بثورات پوستی
انواع بیماری های مو
مو خوره
انتهای تقسیم شده مو، دقیقاً همان چیزی است که به آن موخوره میگویند. آنها زمانی رخ میدهند که ساقه مو از یک رشته به چند تار تقسیم میشود که معمولاً این وضعیت در نوک مو اتفاق میافتد. به طور معمول این شرایط، نشانه موهای آسیب دیده یا ناسالم است. دوشاخههای مو در پاسخ به درمانهای شیمیایی بیش از حد یا مکرر، عادات نظافت و مواجهههای مختلف محیطی رخ میدهند. این شرایط میتواند منجر به آسیب تدریجی به مو شود که به عنوان “weathering” شناخته میشود. این وضعیت مختص زمانی است که موها وز و درهم میشوند و نگهداری از آن دشوار میگردد. پس از قرار گرفتن در معرض مکرر این شرایط، لایه محافظ خارجی مو یعنی کوتیکول، دیگر عملکرد محافظتی خود را نخواهد داشت. از بین رفتن این لایه، بقیه تارهای مو را مستعد آسیب و شکستگی بعدی میکند و در نتیجه نوکهای دوشاخه مو ظاهر میشوند.
علل محیطی موثر بر موخوره
هر چیزی که میتواند به بیرونیترین لایه ساقه مو یعنی کوتیکول آسیب برساند، ممکن است منجر به شکافتن انتهای مو شود. علل شایع شکاف انتهایی مو شامل گرمای بیش از حد به مو، مواد شیمیایی استفاده شده برای مو و آسیب فیزیکی است.
حرارت موثر بر بروز موخوره
استفاده از سشوار، اتوهای صاف کننده، اتوهای فر کننده و دیگر ابزارهای مختلف تولید گرما از روشهای حرارتی رایج به منظور حالتدهی و دستکاری مو هستند. روشهای حرارتی در تغییر موقت شکل مو یا تسریع روند خشک شدن آن موثر هستند. همچنین این فرآیندها میتوانند باعث آسیب به مو و منجر به ظاهر شدن موخوره گردند. هنگامی که گرما به طور مستقیم با استفاده از اتو یا به طور غیرمستقیم توسط سشوار به مو میرسد، آب باقی مانده در مو را از بین میبرد و میتواند به کوتیکول آسیب برساند. کمبود هیدراتاسیون در مو منجر به شکننده شدن کوتیکول و آسیبپذیری بیشتر در برابر ترک میشود که این وضعیت منجر به دو شاخه شدن انتهای مو میگردد. فرآیند آسیب توسط قرار گرفتن در معرض حرارتی مداوم و شدید تسریع میشود.

شوره سر
شوره سر “Dandruff” مربوط به درماتیت سبورئیک (SD) است که باعث خارش و پوسته پوسته شدن پوست میشود اما فقط روی پوست سر ایجاد میشود. شوره سر، آنقدر رایج است که تقریباً نیمی از جمعیت بزرگسالان جهان را تحت تأثیر قرار میدهد.
بیشتر مردم بر روی پوستهها تمرکز میکنند. از سوی دیگر، خارش ممکن است ناراحت کنندهترین عارضه جانبی شوره سر باشد.
پس پوست سر خراشیده شما دقیقاً چه چیزی را میخواهد به شما بگوید؟
علائم شوره سر
پوسته پوسته و خراشیده شدن پوست سر از علائم اصلی شوره سر هستند. به طور معمول پوستههای سفید و روغنی در موهای شما و روی شانههای شما جمع میشوند و اغلب در ماههای پاییز و زمستان که هوا خشک است بدتر میشوند.
علائم اضافی بروز شوره سر میتواند شامل موارد زیر باشد:
- اریتم “erythema” که لکههای قرمز روی پوست سر و گاهی اوقات روی صورت است
- شوره ابرو
- ریزش مو
- پوستههای خشک روی پوست صورت
چگونه از شر شوره سر خلاص شویم؟
خلاص شدن از شر شوره سر میتواند شامل مصرف داروهایی باشد که میتوانید از طریق نسخه یا بدون نسخه، آن را دریافت کنید. همچنین برخی از درمانهای خانگی موثر بر این وضعیت وجود دارند که میتوانید آنها را امتحان کنید.
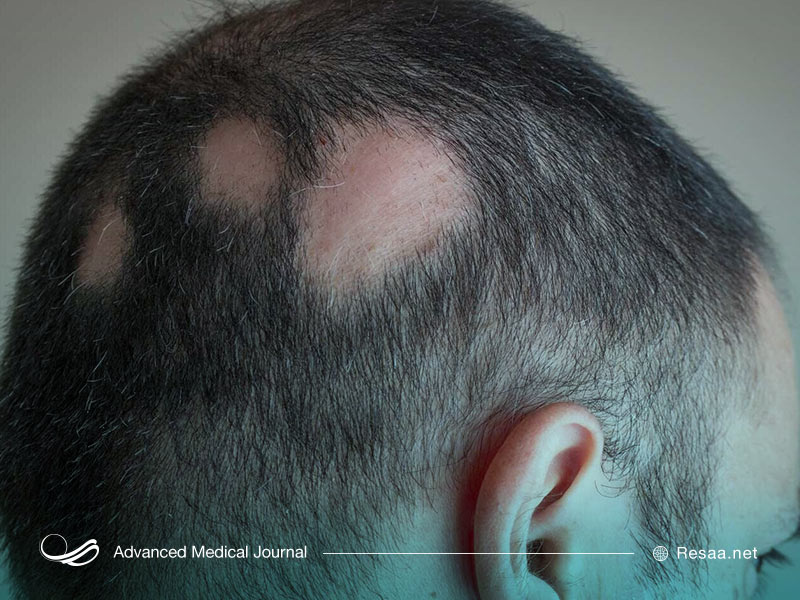
آلوپسی
آلوپسی آره آتا “Alopecia areata” یا ریزش سکهای موها، وضعیتی است که باعث ریزش مو به صورت تکههای کوچک میشود که این وضعیت ممکن است غیرقابل تشخیص باشد. با این حال، این تکههای ریخته شده مو ممکن است به هم متصل شوند و سپس قابل توجه شوند. این عارضه زمانی ایجاد میشود که سیستم ایمنی بدن به فولیکولهای مو حمله میکند و در نتیجه باعث ریزش مو میگردد.
ریزش ناگهانی مو ممکن است در پوست سر و در برخی موارد در ابروها، مژهها، صورت و همچنین سایر قسمتهای بدن رخ دهد. همچنین این وضعیت میتواند به آهستگی ایجاد شود و پس از سالها عود کند.
این عارضه میتواند منجر به ریزش کامل مو که آلوپسی یونیورسالیس “alopecia universalis” نامیده میشود، گردد و این شرایط میتواند از رشد مجدد موها جلوگیری کند. وقتی موها دوباره رشد میکنند، این احتمال وجود دارد که موها دوباره ریزش کنند. میزان ریزش و رشد مجدد مو در افراد مختلف متفاوت است.
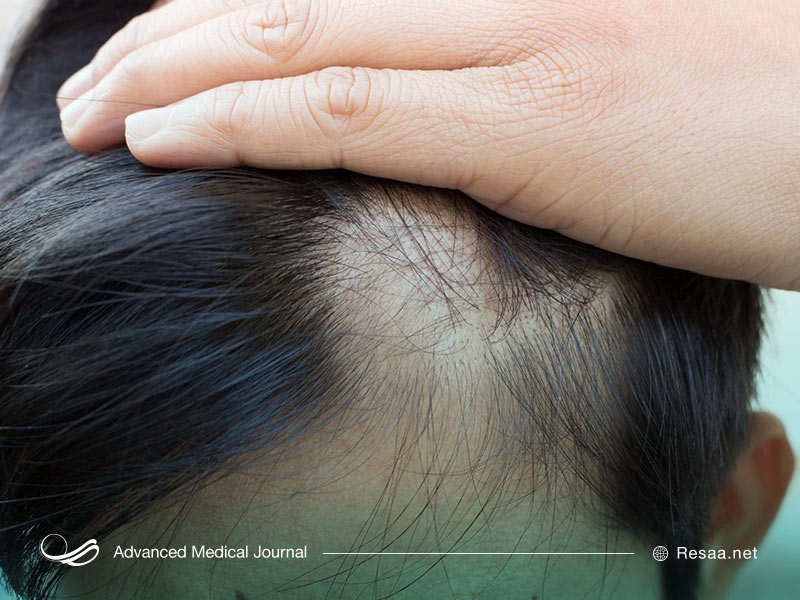
در حال حاضر هیچ درمانی برای آلوپسی وجود ندارد. با این حال، درمانهایی وجود دارند که ممکن است به رشد سریعتر مو کمک نمایند و از ریزش مو در آینده جلوگیری کنند، همچنین روشهای منحصربهفردی برای پوشاندن ریزش مو وجود دارند. منابعی برای کمک به افراد برای مقابله با استرس مرتبط با ریزش مو در دسترس است.
ریزش مو
ریزش مو “Hair loss” میتواند فقط پوست سر یا کل بدن شما را تحت تاثیر قرار دهد. همچنین این شرایط میتواند موقت یا دائمی باشد. ریزش مو میتواند نتیجه وراثت، تغییرات هورمونی، شرایط پزشکی یا بخشی طبیعی از افزایش سن باشد. هر کسی ممکن است موهای سر خود را از دست بدهد، اما این شرایط در مردان شایعتر است.
به طور معمول طاسی به ریزش بیش از حد مو از پوست سر شما اشاره دارد. ریزش موی ارثی با افزایش سن، شایعترین علت طاسی است. برخی از افراد ترجیح میدهند ریزش مویشان بدون درمان ادامه یابد. برخی دیگر ممکن است آن را با موی اضافه، آرایش، کلاه یا روسری بپوشانند. برخی دیگر یکی از درمانهای موجود را برای جلوگیری از ریزش بیشتر مو یا بازگرداندن رشد انتخاب میکنند.
علائم ریزش مو
- در مردان، اغلب موها از پیشانی شروع به عقب نشینی میکنند.
- زنان در امتداد قسمت رویش، موهای خود را از دست میدهند.
- گاهی اوقات ریزش موی تکه تکه (آلوپسی آره آتا) قبل از خارش یا درد پوست سر ایجاد میشود.
- استرس مکرر روی مو میتواند باعث نوعی ریزش مو به نام آلوپسی کششی شود.
- آلوپسی کششی برای زنان یائسه که آلوپسی فیبروزان فرونتال را تجربه میکنند، به طور فزایندهای رایج شده است. در این شرایط خط مو به عقب حرکت میکند.
ریزش مو بسته به اینکه چه چیزی باعث ریزش مو میشود، میتواند به طرق مختلف ظاهر شود. این احتمال وجود دارد که به طور ناگهانی یا تدریجی ظاهر شود و فقط پوست سر یا در شرایط حادتر، کل بدن شما را تحت تاثیر قرار دهد.
نازک شدن تدریجی موی سر. این شایع ترین نوع ریزش مو است که با افزایش سن، افراد را تحت تاثیر قرار میدهد. در مردان، موها اغلب در خط موی پیشانی شروع به عقب نشینی میکنند. زنان معمولاً قسمتی از موهای خود را از دست میدهند. یک الگوی رایج ریزش مو در زنان مسنتر، عقب نشینی خط مو (آلوپسی فیبروزان پیشانی) است.
نقاط طاس دایرهای یا تکه تکه. برخی از افراد به صورت نقاط طاسی دایرهای یا تکهای روی پوست سر، ریش یا ابرو، موهای خود را از دست میدهند. پوست شما ممکن است قبل از ریزش مو دچار خارش یا درد شود.
شل شدن ناگهانی مو. یک شوک فیزیکی یا روحی میتواند باعث شل شدن مو شود. این احتمال وجود دارد که در هنگام شانه کردن یا شستن موها یا حتی پس از کشیدن ملایم، تعداد انگشت شماری مو بیرون بیاید. این نوع ریزش مو معمولاً باعث نازک شدن کلی مو میشود اما موقتی است.
ریزش موی کل بدن. برخی شرایط و درمانهای پزشکی، مانند شیمیدرمانی برای سرطان، میتوانند منجر به ریزش مو در سراسر بدن شوند. معمولاً موها دوباره رشد میکنند.
ریزش مو ارثی
اگرچه طاسی اغلب به عنوان یک مشکل مردانه در نظر گرفته میشود اما ریزش مو میتواند بر هر کسی، صرف نظر از جنسیت آنها تأثیر بگذارد.
ژنتیک، نقش مهمی در تعیین میزان ریزش مو با افزایش سن دارد. با این حال، عوامل دیگری مانند سطح استرس، تغذیه و داروها نیز باعث طاسی میشوند.
ریزش موی ژنتیکی را نمیتوان معکوس کرد اما مراحلی وجود دارد که میتوانید به منظور کاهش سرعت آن و به حداکثر رساندن پتانسیل رشد مو انجام دهید.
“ژن طاس”
هنگامی که ریزش مو به دلیل ژنتیک شما ایجاد میشود، این ریزش در یک الگوی قابل پیش بینی رخ میدهد که اغلب به عنوان طاسی با الگوی مردانه (MPB) یا طاسی با الگوی زنانه (FPB) شناخته میشود.
برای مردان، MPB به صورت یک فرورفتگی m شکل در جلوی پوست سر شروع میشود و اغلب در دهه 20 یا 30 زندگی آغاز میگردد. حدود 80 درصد مردان، MPB را تا سن 80 سالگی تجربه میکنند.
اغلب زنان پس از یائسگی با الگوی لودویگ، ریزش مو را تجربه میکنند که این الگو، یک رکود تدریجی در امتداد بخشی از موها است. تقریباً نیمی از زنان در سن 80 سالگی، ریزش مو با الگوی زنانه را تجربه خواهند کرد.
آلوپسی آندروژنتیک، نام پزشکی MPB و FPB، شایعترین علت ریزش مو است.
مطالعاتی که روی دوقلوها انجام شده است تخمین میزند که ژنتیک حدود 80 درصد طاسی الگوی مردانه را تشکیل میدهد.
این احتمال وجود دارد که این افسانه را شنیده باشید که مردان ژن طاسی را تنها از پدر مادرشان به ارث میبرند. اگرچه همیشه اینطور نیست اما حقیقتی در آن وجود دارد.
در واقعیت، مؤلفه ژنتیکی طاسی با الگوی مردانه هنوز به خوبی شناخته نشده است اما تصور میشود که این مولفه چند ژنتیکی است، به این معنی که بیش از یک ژن را شامل میشود.
خارش سر
خارش پوست سر “itchy scalp” یا scalp pruritus، مشکل شایعی است که میتواند علائم ناامیدکنندهای مانند خاراندن مکرر و ناراحتی ایجاد کند.
گاهی اوقات خارش پوست سر با علائم قابل مشاهدهای مانند خراشیدن یا پوسته پوسته شدن پوست همراه است. مواقع دیگر، پوست سر شما میتواند بدون هیچ گونه تغییری خارش کند.
اگرچه خارش پوست سر معمولاً نشان دهنده مسئله شدیدی نیست اما این شرایط میتواند نشانه یک بیماری زمینهای باشد.
چه چیزی باعث خارش پوست سر میشود؟
- شوره سر
شایعترین علت خارش پوست سر، درماتیت سبورئیک “seborrheic dermatitis” است که بیشتر به عنوان شوره سر شناخته میشود. در نوزادان، این عارضه کلاهک گهواره یا کلاه گهواره “cradle cap” نامیده میشود.
این نوع درماتیت، اغلب در نواحی غدد چربی یا ترشح کننده چربی از جمله پوست سر و صورت رخ میدهد. اگر غدد ملتهب شوند، این احتمال وجود دارد که موارد زیر را تجربه کنید:
- خارش
- پوسته پوسته شدن
- پوست قرمز شده
- پوستههای زرد یا سفید
در حالی که پزشکان علت دقیق درماتیت سبورئیک را نمیدانند، برخی از علل بالقوه عبارتند از:
- رشد بیش از حد مخمر روی پوست
- تغییرات فصلی
- نوسانات هورمونی یا استرس
خارش پوست سر ممکن است بدون دلیل و نتیجه پوست سر حساس باشد. با این حال، همچنان میتواند نشان دهنده یک بیماری زمینهای باشد.
علل بالقوه خارش پوست سر عبارتند از:
- دیابت
- زونا (هرپس زوستر)
- واکنشهای آلرژیک به داروها
- یک اختلال اضطرابی
- درماتیت تماسی یا تحریک به دلیل تماس پوست سر شما با شامپوی جدید
- لوپوس دیسکوئید “discoid lupus”
- شپش سر
- ریزش موی شانه گرم به دلیل حالت دادن مکرر با حرارت
- سردردهای میگرنی
- پسوریازیس پوست سر
- آلوپسی زخمی
- کرم حلقوی یا کچلی سر
شپش سر
شپش سر (Pediculus humanus capitis)، انگلی است که روی سر افراد یافت میشود. پدیکولوز “Pediculosis”، اصطلاحی برای عفونت با شپش سر است. (شپش سر، Pediculus humanus capitis، با شپش pubis (Pthirus pubis) که باعث عفونت موهای ناحیه تناسلی میشود و شپش بدن (Pediculus humanus corporis) متفاوت است.
شیوع شپش سر چقدر است؟
آلودگی به شپش سر بسیار شایع است و از زمانهای قدیم وجود داشته است. در حالی که فراوانی دقیق عفونتها ناشناخته است، تخمینها از 6 تا 12 میلیون مورد در سال متغیر است.
چه کسانی در خطر ابتلا به شپش سر هستند؟
هرکسی که در تماس نزدیک با فرد آلوده به شپش سر یا حتی لباسهای آلوده و سایر وسایل او باشد، در معرض خطر ابتلا به شپش سر قرار دارد. بنابراین انتقال شپش از فردی به فرد دیگر آسان است. کودکان پیش دبستانی و دبستانی (3 تا 11 سال) و خانوادههای آنها بیشتر به این بیماری مبتلا میشوند. دختران بیشتر از پسران و زنان بیشتر از مردان به شپش سر مبتلا میشوند.
یک کودک میتواند به روشهای مختلفی به شپش سر مبتلا شود:
- تماس با فردی که قبلاً آلوده شدهاند (تماس شخصی در طول بازی، فعالیتهای ورزشی در مدرسه، خانه، مهمانیهای خواب یا اردو)
- پوشیدن لباسهای آلوده مانند کلاه، روسری، مانتو، لباس ورزشی، یا روبان مو
- استفاده از شانهها، برسها یا حولههای آلوده
- دراز کشیدن روی تخت، کاناپه، بالش، فرش یا حیوان عروسکی که اخیراً با فرد مبتلا به شپش در تماس بوده است (اگرچه شواهدی وجود دارد که نشان میدهد اگر بیش از 48 ساعت از مواجهه با آن بگذرد، خطر ابتلا بسیار کم است)
آکنه سر
آکنه در پوست سر کمتر از سایر نواحی بدن است اما میتواند به همان اندازه دردسرساز باشد.
منافذ مسدود شده، اغلب باعث ایجاد جوش در پوست سر یا آکنه پوست سر میشوند. تمیز نگه داشتن مو و استفاده از شامپوهای دارویی میتوانند به درمان این عارضه کمک نمایند.
آکنه پوست سر ممکن است با شامپوها یا پمادهای دارویی درمان شود.
در بیشتر موارد، پزشک شامپوی دارویی یا درمان پوست سر را توصیه میکند. این شامپوها میتوانند هر گونه چربی اضافی و باقی مانده را شسته و از بازگشت آکنه پوست سر جلوگیری کنند.
شامپوهای دارویی برای آکنه پوست سر را میتوان به صورت آنلاین و بدون نسخه خریداری کرد. ترکیبات رایج در این محصولات عبارتند از:
- روغن درخت چای، یک روغن ضروری که ممکن است به از بین بردن باکتریهای روی پوست سر کمک کند.
- اسید سالیسیلیک “salicylic acid” که به خلاص شدن از شر سلولهای مرده پوست کمک میکند.
- اسید گلیکولیک “glycolic acid” که میتواند به لایهبرداری پوست سر، از بین بردن سلولهای مرده پوست، باکتریها و سبوم کمک کند.
- کتوکونازول “ketoconazole”، یک عامل ضد قارچی که ممکن است پوسته پوسته شدن یا قرمزی پوست را بهبود بخشد.
- سیکلوپیروکس “ciclopirox”، یک داروی ضد قارچی که برای درمان عفونتهای پوستی استفاده میشود و اغلب به شامپوهای شوره سر اضافه میشود.
- بنزوئیل پراکسید “benzoyl peroxide” که به از بین بردن باکتری Propionibacterium acnes که میتواند در آکنههای شدید پوست سر وجود داشته باشد، کمک میکند.
برای درمان آکنه مداوم پوست سر و علائم مرتبط با آن، مانند ریزش مو و التهاب، پزشک ممکن است درمانهای زیر را تجویز کند:
- پمادهای آنتی بیوتیک موضعی یا کرمهای استروئیدی
- تزریق استروئید
- آنتی بیوتیکهای خوراکی
- آنتی هیستامین برای واکنشهای آلرژیک
- فتوتراپی که نور درمانی نیز نامیده میشود
- داروهای خاص برای آکنه شدید مانند ایزوترتینوئین “isotretinoin”
فردی که آکنه پوست سر دارد باید هر بار فقط از یک نوع درمان پوست سر استفاده کند مگر اینکه پزشک دستور دیگری بدهد. به این ترتیب ردیابی اثربخشی محصولات فردی آسانتر است.
درمان شپش سر
بر اساس نظرسنجی سانوفی پاستور در سال 2014، مادرانی که درمانهای نسخهای را انتخاب کردند (79 درصد)، نسبت به مادرانی که درمانهای بدون نسخه را انتخاب نمودند (91 درصد)، احتمال رضایت بیشتری داشتند.
چندین محصول تجویزی وجود دارد که شپش سر را از بین میبرد. همیشه با موهای تمیز شروع به درمان کنید اما قبل از استفاده از درمان شپش، از محصول ترکیبی شامپو و نرم کننده خودداری کنید. علاوه بر این، یک تا دو روز پس از مصرف داروی شپش، نباید موهای خود یا فرزندتان را بشویید. کاربرد دارو را فقط روی مو و پوست سر امتحان کنید. دستورالعملهای روی بسته بندی را دنبال نمایید.
عوارض جانبی احتمالی درمان با نسخه عبارتند از:
- شوره سر
- احساس سوزش در محل مصرف دارو
- قرمزی چشم
- تحریک پوست، پوست سر و چشم
اگر به دنبال درمانهای بدون نسخه (OTC) برای شپش هستید، مراقب این مواد باشید:
- Pyrethrins عصاره طبیعی از گل داوودی است. برای کودکان 2 سال و بالاتر بیخطر است. اما این ماده فقط شپشهای زنده را میکشد، نه تخم شپش را. اگر شپشهای موجود از تخم خارج شدهاند، پس از 9 تا 10 روز به درمان دوم نیاز خواهید داشت. این درمان نباید توسط افرادی که به گل داوودی یا ابروسیا حساسیت دارند، استفاده شود.
- لوسیون پرمترین، 1 درصد (Nix)، یک درمان مصنوعی شبیه پیرترین طبیعی است. هم شپش زنده و هم تخم شپش را از بین میبرد. همچنین بر روی مو موادی باقی میگذارد که جهت از بین بردن شپشهایی که تازه از تخم بیرون آمدهاند، طراحی شده است. شامپوها و نرم کنندهها ممکن است با اثربخشی این باقیمانده تداخل داشته باشند، بنابراین در صورت مشاهده شپشهای زنده، ممکن است لازم باشد درمان دوم را بعد از 7 تا 10 روز انجام دهید. پرمترین برای کودکان 2 ماهه و بزرگتر بیخطر است. اگر بعد از درمان کامل همچنان شپش مشاهده کردید با پزشک خود صحبت کنید.
کودکان کمتر از 2 سال نباید از اکثر محصولات شپشزدای OTC استفاده کنند، بنابراین زمانی که موهای فرزندتان خیس است، به سادگی از یک شانه دندانهدار یا شانه مخصوص شپش استفاده کنید. شانههای فلزی موثرتر از نوع پلاستیکی آنها هستند. این شانه زدن را هر سه تا چهار روز یکبار به مدت حداقل دو هفته تکرار کنید. از پزشک اطفال خود بپرسید که آیا شانه زدن باید همراه با سایر روشهای درمانی برای کودک خردسال شما استفاده شود یا خیر.
تفاوت ساس با شپش
شپش و ساس هر دو موجودات گزندهای هستند، بنابراین اغلب اشتباه گرفته میشوند. درمان به طور عمده متفاوت است، بنابراین مهم است که بدانید شپش سر دارید یا ساس. اما چگونه میتوان تفاوت بین شپش و ساس را تشخیص داد؟
ساسها چه هستند؟
برای پیدا کردن ساس (در مقابل شپش که فقط روی سر وجود دارد)، باید مبلمان یا محل خواب را جستجو کنید. این حشرات کوچک در تشکها، فنرهای جعبه، چارچوب تخت، تخته، کاناپهها و غیره زندگی میکنند. آنها از طریق لباس، چمدان و مبلمان مستعمل منتقل میشوند.
شپش چیست؟
شپش سر انگلی است که تمام چرخه زندگی خود را در موهای سر انسان میگذراند. آنها از تماس مستقیم مانند در آغوش گرفتن منتقل میشوند. همچنین آنها گاز میگیرند اما گزشهای خارشدار به فاصله نزدیک با پوست سر محدود میشود. تا زمانی که خارش شروع میشود، نیتها باید روی موهای سر قابل مشاهده باشند.
ساس چگونه به نظر میرسد؟
ساس بالغ، قهوهای مایل به قرمز با بدنی صاف و بیضی شکل به اندازه دانه سیب است که پس از تغذیه منبسط میشود. وقتی عکسهای شپش و ساس را مقایسه میکنید، ساسهای نوزاد یا پورهها تقریباً شبیه شپش هستند زیرا شفاف و ریز میباشند.
شپش چگونه به نظر میرسد؟
شپشهای سر شفاف هستند اما ممکن است قهوهای به نظر برسند زیرا پس از تغذیه، میتوانید خون درون آنها را ببینید. با توجه به این موضوع که شپشهای بالغ شباهت زیادی به ساس نوزاد دارند، راه اصلی برای تشخیص تفاوت بین ساس و شپش، تجزیه و تحلیل مکان و سایر علائم آنها است.
ساس چیست؟
ساسها حشرات کوچک و بدون بال هستند که منحصراً از خون حیوانات خونگرم تغذیه میکنند. انسانها میزبان ارجح برای دو گونه اصلی هستند.
دو گونه ساس وجود دارد که از خون انسان تغذیه میکنند. آنها با نام علمی Cimex lectularius و Cimex hemipterus شناخته میشوند. آنها از 3500 سال پیش در مقبره مصریان باستان شناخته شدهاند.
طی میلیونها سال، ساسها بهعنوان انگلهای لانه، تکامل یافتهاند و در لانههای پرندگان و خفاشها زندگی میکنند. برخی از آنها یاد گرفتهاند که با محیط انسانی سازگار شوند.
ساسهای نوزادی که به آنها هچلو “hatchlings” یا nymphs میگویند، کوچک اما قابل رویت هستند و به اندازه یک دانه خشخاش میباشند. بزرگسالان، زمانی که تغذیه نمیکنند به طول حدود 0.25 اینچ با شکل بیضی و صاف رشد میکنند. پس از تغذیه، اندازه آنها دو برابر میشود. پورهها، تخمها و بالغین با چشم غیرمسلح قابل مشاهده هستند.
آنها را به دلیل زیستگاه ترجیحیشان در خانههای انسانها ساس مینامند: مبل، تشک تخت، لباس و سایر وسایل نرم. همچنین آنها تاریکی را ترجیح میدهند.
ساسها به عنوان یک مشکل رو به رشد در همه جا از جمله خانههای شخصی، خوابگاهها، کشتیهای تفریحی، پادگانهای ارتش و پناهگاهها دیده میشوند.
هنگامی که از نزدیک دیده میشوند، رنگ آنها ممکن است از رنگ سفید و برنزه روشن تا قهوهای تیره یا رنگ نارنجی سوخته متغیر باشد. هنگامی که آنها تغذیه میکنند، ممکن است یک لکه قرمز تیره یا سیاه در بدن آنها مشاهده شود. آنها در صورت آشفتگی به دنبال سرپناهی در شکافهای تاریک میگردند.
- ساس ها حشرات کوچک بدون بال هستند که از خون حیوانات خونگرم تغذیه میکنند.
- اکثر ساسها در حالی که میزبانشان در خواب است، تغذیه میکنند.
- زمان اوج تغذیه بین نیمه شب تا 5 صبح است.
- گزشها به سرعت حس میشوند اما ممکن است تا 14 روز طول بکشد تا قابل مشاهده باشند.
- ساس برای تولید مثل، تخم گذاری و زنده ماندن نیاز به تغذیه منظم دارد.
کم کاری و پرکاری تیروئید موثر بر مو
شرایط تیروئید زمانی رخ میدهد که غده تیروئید شما یا به اندازه کافی هورمون تولید نمیکند یا هورمونهای خاصی را بیش از حد تولید میکند.
کم کاری تیروئید میتواند علائم زیادی، از افزایش وزن گرفته تا خستگی، ایجاد نماید. بسیاری از افراد تا ماهها یا سالها علائم کم کاری تیروئید را بروز نمیدهند زیرا این شرایط به کندی ایجاد میشود. پرکاری تیروئید یا تیروئید پرکار ممکن است باعث برخی علائم، از کاهش وزن گرفته تا عصبی شدن، شود.
هر دو حالت میتوانند باعث خشکی، شکننده شدن موها یا نازک شدن موهای سر و بدن شما شوند.
چه ارتباطی بین تیروئید و موهای شما وجود دارد؟
بیماریهای تیروئید اگر شدید باشند و درمان نشوند، میتوانند باعث ریزش مو شوند. درک اینکه چگونه این شرایط باعث ریزش موی شما میشوند، مستلزم درک چگونگی رشد مو است.
موها از ریشه در پایین فولیکول مو و در پوست سر شروع به رشد میکنند.
رگهای خونی پوست سر شما ریشه را تغذیه کرده، سلولهای بیشتری ایجاد مینماید و باعث رشد موهای شما میگردد.
موها از طریق پوست شما به سمت بالا رفته و خارج میشوند. از غدد روغنی عبور میکنند که باعث نرم و براق نگه داشتن آنها میشود.
موها برای مدتی رشد میکنند اما با شروع هر چرخه رشد مجدد، موها میریزند.
هنگامی که تولید هورمون، به ویژه هورمونهای T3 و T4 Trusted Source مختل میشود، بر سایر فرآیندهای بدن تأثیر میگذارد. این فرآیندها شامل رشد مو در ریشه است. موها میریزند و ممکن است با رشد جدید جایگزین نشوند و در نتیجه پوست سر و سایر نواحی مانند ابروهای شما نازک شوند.
ریزش مو ممکن است با کم کاری تیروئید و پرکاری تیروئید به آرامی ایجاد شود. لزوماً شما متوجه لکههای از دست رفته یا لکههای طاسی نخواهید شد. در عوض، ممکن است موهای شما در همه جا نازکتر به نظر برسد.
شما روزانه بین 50 تا 100 تار مو از سر خود را از دست میدهید. اگر رشد طبیعی مو قطع شود، موها دوباره پر نمیشوند و ممکن است ریزش موی یکنواخت رخ دهد.
درماتیت سبوره
درماتیت سبوره، یک بیماری پوستی بسیار شایع است که باعث بثورات پوستی میشود. هنگامی که این راش ظاهر میگردد، پوست تمایل به داشتن موارد زیر دارد:
- رنگ مایل به قرمز
- ظاهر متورم و چرب
- پوسته سفید یا زرد رنگ روی سطح
یک یا چند مورد از این بثورات میتواند روی بدن ظاهر شوند. گاهی اوقات، پوست آسیب دیده خارشدار است.
این بیماری پوستی با وجود ظاهرش به دلیل رعایت نکردن بهداشت ایجاد نمیشود.
کلاهک گهواره ای، نوعی درماتیت سبورئیک است. بسیاری از نوزادان کلاه گهوارهای میگیرند. این وضعیت، نوعی درماتیت سبورئیک است که در نوزادان ایجاد میشود. لکههای پوسته پوسته و چرب روی پوست سر کودک ایجاد میشود. لکهها میتوانند ضخیم و بزرگ شوند اما کلاهک گهواره بیضرر است. کلاهک گهواره معمولاً در عرض چند ماه خود به خود از بین میرود.
همچنین نوزادان، درماتیت سبورئیک را در ناحیه پوشک خود و جاهای دیگر تجربه میکنند. در ناحیه پوشک، راش قرمز اغلب با راش پوشک اشتباه میشود. تعداد کمی از نوزادان دچار درماتیت سبورئیکی میشوند، که قسمت اعظم بدن را با لکههای قرمز و پوسته پوسته، پوشانده است.
مهم نیست که درماتیت سبورئیک در کجا شکل میگیرد، این بیماری بین 6 ماهگی تا 1 سالگی به طور دائم ناپدید میشود.
تفاوت شوره سر با شپش
شپش و شوره سر، دو بیماری شایعی هستند که پوست سر را تحت تاثیر قرار میدهند. شپش و شوره سر در حالی که شباهتهای مشترکی دارند، علل مختلفی دارند، بنابراین نیاز به درمانهای متفاوتی دارند.
شپش سر یک انگل مسری است که به سه شکل وجود دارد:
- تخم شپش که به آن “nits” نیز میگویند: لکههای سفید ریز
- پورهها یا بالغین جوان: حشرات کوچک و قهوهای مایل به زرد که از نیت بیرون آمدهاند.
- شپش بالغ: هنوز بسیار کوچک است مثلا به اندازه یک دانه کنجد.
شوره سر، یک بیماری مستقل پوست سر است که باعث پوسته پوسته شدن پوست یا پوستههای پوست سر شما میشود. شما نمیتوانید شوره سر را از شخص دیگری بگیرید، اگرچه این شوره معمولاً ارثی است و در برخی خانوادهها ایجاد میشود.
علائم شپش و شوره سر چگونه است؟
شپش سر و شوره سر میتواند در برخی افراد، علائم قابل توجهی ایجاد کند اما در برخی دیگر نه. خارش، شایعترین علامت همراه با هر دو بیماری است. شپش از خون انسان تغذیه میکند و نزدیک پوست سر میماند. بزاق حشرات پوست سر را تحریک میکند و باعث خارش شما میشود. اگر پوست سر شما خیلی خشک باشد، شوره سر میتواند خارش داشته باشد.
شپش حشرات انگلی هستند که میخزند و از طریق تماس نزدیک به دیگران سرایت میکنند. شپشها میتوانند روی موارد زیر بخزند:
- تن پوش
- ملافه
- حولهها
- وسایل شخصی مانند شانه، کلاه و لوازم جانبی مو
سرایت شپش سر از یکی از اعضای خانواده که به آن مبتلا میباشد، بسیار آسان است.
شوره سر، یک بیماری پوستی غیرمسری و غیرالتهابی است. پوست بیش از حد خشک یا چرب، مخمرهای معمولی پوست و برخی عوامل ژنتیکی معمولاً با شوره سر مرتبط هستند.
شوره سر معمولاً نوجوانان و جوانان را تحت تأثیر قرار میدهد اما بزرگسالان و کودکان نیز ممکن است پوسته پوسته شدن پوست سر را تجربه کنند. کلاهک گهواره، نوعی شوره سر رایج در نوزادان است.
قارچ پوست سر
قارچ پوست سر یا کچلی، نوعی عفونت قارچی است که پوست و موی شما را تحت تاثیر قرار میدهد. این نوع قارچ مانند سایر عفونتهای قارچی رایج، زمانی که نوع خاصی از قارچ در خارجیترین لایه پوست شما شروع به رشد میکند، ایجاد میشود.
نوع مشابهی از عفونت به نام tinea barbae که روی صورت، چانه و گردن ایجاد میشود، میتواند ناحیه ریش شما را تحت تأثیر قرار دهد.
قارچ پوست سر اغلب به عنوان کرم حلقوی پوست سر شناخته میشود. علیرغم نام آن، هیچ کرمی در آن وجود ندارد؛ در عوض، این نوع عفونت به طور کامل توسط قارچهای مسری ایجاد میشود.
طبق CDC، حدود 40 گونه مختلف قارچ ممکن است باعث عفونت کچلی شوند که روی پوست سر، کشاله ران، پاها و سایر قسمتهای بدن شما تأثیر میگذارند. عفونتهای قارچی پوست سر اغلب توسط جنسهای قارچی میکروسپوروم و تریکوفیتون ایجاد میشوند.
قارچ پوست سر میتواند علائم مختلفی ایجاد کند، از جمله:
- مناطق خشک و پوسته پوسته شده پوست
- سرخی
- خارش
- شوره سر
- ریزش مو
شدت این علائم بسته به عوامل مختلف میتواند متفاوت باشد. گاهی اوقات، قارچ پوست سر باعث میشود که لکههای خاکستری و پوسته پوسته پوست در سرتاسر سر شما ایجاد شوند و مقدار کمی ریزش مو قابل توجه باشد.
در موارد شدیدتر، عفونت قارچی پوست سر میتواند باعث التهاب، ضایعات و عفونت ثانویه با باکتری شود.
انتخاب بهترین شامپو برای شوره سر
شوره سر یک بیماری شایع پوستی است که در آن پوستههای سفید و مرده پوست در مو ظاهر میشوند. این شرایط میتواند با خارش و خشکی پوست سر همراه باشد و اگر واقعاً بدشانس هستید، قرمزی و التهاب داشته باشد.
آیا نباید به پزشک مراجعه کنم؟
به طور معمول لازم نیست به پزشک مراجعه نمایید. شوره سر مشکل بسیار شایعی است که از هر پنج نفر، یک نفر را تحت تاثیر قرار میدهد و به طور کلی شامپوی ضد شوره، بهترین راه حل درمانی آن در نظر گرفته میشود. در صورتی که اولین مورد امتحانی موثر نبود، تسلیم نشوید زیرا این احتمال وجود دارد که مجبور شوید، چند مورد را جهت یافتن بهترین گزینه درمانی برای خود امتحان کنید.
گفته میشود، اگر بعد از حدود یک ماه هیچ بهبودی حاصل نشد، احتمالاً زمان مراجعه به پزشک است که ممکن است او درمان قویتری را تجویز نماید.
NHS توصیه میکند به دنبال شامپویی باشید که حاوی یکی از این مواد است:
- زینک پیریتیون “Zinc pyrithione”
- اسید سالیسیلیک “Salicylic acid”
- سولفید سلنیوم “Selenium sulphide”
- کتوکونازول “Ketoconazole”
- قطران زغال سنگ
همیشه قبل از استفاده از شامپو، دستورالعملهای روی شامپو را بررسی کنید و حداقل پنج دقیقه قبل از شستوشو، آن را روی موهایتان بگذارید، مگر اینکه دستورالعملها خلاف آن را نشان دهد. به یاد داشته باشید که کلاه، استرس و آلودگی همگی میتوانند شوره سر را تشدید کنند. همچنین از مصرف آب بسیار داغ، ابزارهای حالت دهنده حرارتی از جمله سشوار و محصولات مو خودداری کنید.
انتخاب شامپو مناسب ریزش مو
دانستن اینکه یک شامپوی خوب باید چه چیزی را برای موهای شما فراهم آورد، میتواند به شما کمک نماید تا از مواد اصلی موجود در شامپو که باید از آنها اجتناب کنید، دوری نمایید. در نهایت شما باید از هفت ترکیب و ماده خاص در شامپو و نرم کننده خود دوری کنید؛ این موارد میتوانند ساختار موی شما را تخریب کرده، پوست سر شما را تحریک یا ملتهب نماید یا چرخه رشد مو را مختل کند.
در اینجا هفت ماده را آوردهایم که کارشناسان هشدار دادهاند که برای داشتن موهایی سالم به هر قیمتی باید از آنها دوری کنیم:
- سولفاتها “Sulfates”
- پارابن “Parabens”
- فتالاتها “Phthalates”
- رنگهای مصنوعی
- نفت
- پروپیلن گلیکول “Propylene Glycol”
- فرمالدئید “Formaldehyde”
این موارد تنها هفت ترکیب رایج شامپو هستند که باید از آنها اجتناب کنید. شامپویی که ریزش مو را کم کند باید فاقد سولفات، پارابن و سایر موادی باشد که برای موهای شما مضر و برای سلامتی شما خطرناک است. علاوه بر این، حاوی چندین ماده مقوی باشد که مطالعات تأیید میکنند، این مواد میتوانند از ریزش و نازک شدن مو جلوگیری کرده و باعث رشد مجدد موهای سالمتر شوند.
بسیاری از شامپوها و نرم کنندهها به طور یکسان از مواد طبیعی بیشتری استفاده مینمایند که به محافظت از ساختار موهای شما و بهبود گردش مواد مغذی در پوست سر شما کمک میکنند. در نهایت، انتخاب شامپوی شما باید حول اهداف اصلی سلامتی پوست و مو باشد.
باورهای غلط در مورد شوره سر
همه ما به دنبال درمان شوره سر در زنان و مردان بودهایم اما اغلب به دلیل افسانههای رایج درباره شوره سر گمراه میشویم. آیا شوره سر واقعا مسری است؟ آیا باعث ریزش مو میشود؟ آیا باعث خشکی پوست سر و مو میشود؟ این مطلب را بخوانید تا به بررسی افسانههای شوره سر بپردازیم و متوجه شوید که آیا آنها فقط تعدادی داستان هستند یا حقیقت دارند.
- باور 1: پوست سر خشک شده همان شوره سر است.
- باور 2: شوره سر منجر به ریزش مو میشود.
- باور 3: شوره سر، مسری است.
- باور 4: شامپوهای معمولی میتوانند شوره سر را از بین ببرند.
- باور 5: استفاده از روغن درمانی، شوره سر را بهتر میکند.
- باور 6: شما باید قبل از شامپو کردن، پوسته پوستهها را از بین ببرید.
- باور 7: در صورت داشتن شوره سر باید کمتر موهای خود را بشویید.
- باور 8: شما نیازی به درمان پوست سر خود ندارید.
- باور 9: اگر شوره سر دارید، نمیتوانید از محصولات آرایشی استفاده کنید.
- باور 10: شوره سر در تابستان بدتر میشود.
- باور 11: همه پوستهها نشانه شوره سر هستند.
- باور 12: شوره سر بر رشد مو تأثیر نمیگذارد.
شما باید بدانید که بهتر است در هر شرایطی، به درمان شوره سر خود بپردازید. ابتدا با یک پزشک متخصص مشورت نمایید و درمانهای پیشنهادی او را طبق دستورالعمل انجام دهید. شوره سر به شما آسیب نمیرساند اما بهتر است درمان شود.
باورهای غلط در مورد شپش سر
صرفاً اسم شپش هم میتواند باعث خاریدن سر افراد شود! افسانههای بیشماری پیرامون این موجودات کوچک مزاحم وجود دارد و معمولاً تشخیص این واقعیت از داستانهای تخیلی دشوار است.
باور 1: شپش سر میتواند، بپرد و پرواز کند
باور 2: شپش سر بسیار مسری است، حتی از راه دور
باور 3: کودکان مبتلا به “نیت” را باید از مدرسه و همه مکانهای عمومی دور نگه داشت
باور 4: بررسیهای کلاسی میتواند شیوع شپش سر در مدارس را صفر کند
باور 5: تنها مدارس مکان رایجی برای ابتلا به شپش سر هستند
باور 6: شپش موهای کثیف را ترجیح میدهد
باور 7: شپش فقط موهای بلند را ترجیح میدهد
باور 8: خارش سر به معنای شپش سر است
باور 9: وجود نیت به معنای هجوم فعال شپش است
باور 10: شپش سر بیماریهای دیگری را منتقل میکند
باور 11: شپش سر در ملافه، مبلمان و فرش تولید میشود
باور 12: شما ممکن است شپش سر را از حیوانات خانگی بگیرید
باور 13: برای درمان شپش سر، باید تمام نیتها و شپشها را دانه دانه از بین ببرید
باور 14: کل خانواده باید درمان شوند و از دارو استفاده کنند
افسانه 15: درمانها موثر نیستند، شپش سر مقاوم شده است
افسانه 16: لوسیونها سادهترین و موثرترین درمان شپش هستند
افسانه 17: شامپوهای درمان شپش اثر نمیکنند
افسانه 18: مؤثرترین درمانهای شپش سر، فقط با نسخه در دسترس هستند
افسانه 19: تمام درمانهای شپش سر برای اثربخشی به دو برنامه نیاز دارند
افسانه 20: درمان شپش سر برای پوست کودکان، خشن است
افسانه 21: درمانهای طبیعی یا خانگی بهترین اثرگذاری را دارند
باید بدانید پاکیزگی در ابتلا به شپش موثر نیست. در حالی که بعضی از افراد فکر میکنند اگر کسی به شپش مبتلا شد، حتما مسائل بهداشتی را رعایت نمیکند اما این تفکر کاملا اشتباه است. دکتر اورلو میگوید: «شپشها به گرما و غذا علاقه دارند. تا زمانی که شما یک انسان زنده و خونرسان هستید، مستعد هجوم شپشها هستید.»
آیا شپش سر در پتو و لباس میماند؟
شپش سر فقط روی سر یا موی انسان یافت میشود. شپش سر روی مبلمان، کلاه، ملافه، فرش یا هر جای دیگری از محیط، زندگی نمیکند. درمان هر چیزی غیر از سر انسان، شپش سر را از بین نمیبرد.
دو گزینه درمانی اصلی برای از بین بردن شپش سر وجود دارد:
- حذف مکانیکی شپش
- حذف شیمیایی شپش
با ملحفه و لباس چه کنیم؟
تحقیقات نشان میدهد که ملحفهها، کلاهها، لباسها و مبلمان، شپش یا تخم آنها را در خود جای نمیدهند یا به طور کلی آنها را منتقل نمیکنند و شستن آنها بهعنوان یک گزینه درمانی هیچ فایدهای ندارد. شپش و نیت فقط روی سر انسان زندگی میکنند. آنها به سرعت کم آب میشوند و اگر از سر خارج شوند میمیرند. پس اگر شما یا فرزندتان به شپش مبتلا شدهاید، بهتر است به درمان موی سر خود بپردازید و از برخی شایعات در اینباره دوری کنید. شما میتوانید به منظور رعایت بهداشت لباسها و پتو را بشویید اما این اقدام، به این معنی نیست که شپش در آنها زنده میماند یا بدون بستر مناسب زیاد میشود.
شپشها برای زنده ماندن به موها و سر شما احتیاج دارند. درمان را آغاز کنید و از نزدیکی بیش از اندازه به افراد دیگر خودداری کنید. شپشها بعد از چند ساعت در محیط بیرونی، از بین میروند و دیگر خاصیت انتقال ندارند.
منابع: